講者:衛生福利部健保署臺北業務組 劉玉娟組長
 疫情下健保門診量現況
疫情下健保門診量現況
近兩年在疫情的二波衝擊下,對醫院、基層影響甚鉅,尤其健保臺北分區(臺北、新北、基隆、宜蘭、連江、金門),疫情期間各專科之門診件數與費用變化,從醫院層面來看,以110年5-7月與108年5-7月(所謂穩定基礎期)相較;以及與去年109年5-7月第一波疫情趨緩期相較,不論以108或109做比較基期,費用負成長貢獻度較大為內科、外科及骨科。西醫基層方面,如以108年5-7月相比,費用負成長貢獻度影響較大的則為耳鼻喉科、小兒科與復健專科;如以去年109年5-7月相比,費用負成長貢獻度前三大則為復健專科、眼科與小兒科,其中只有精神科件數、費用呈現正成長。因此,可以看出疫情對醫院以及西醫基層各有不同科別的影響,對政策與因應皆須納入重要的考量。
全國及臺北區分級醫療執行成效
衛生福利部中央健康保險署推動分級醫療,包含六大策略分別為:提升基層醫療服務量能;導引民眾轉診就醫習慣與調整部分負擔;調高醫院重症支付標準與導引醫院減少輕症服務;強化醫院與診所醫療合作服務,提供連續性照護、提升自我照護知能;加強醫療財團法人管理等六項策略,互相配套實施。
從106年4月15日開始實施門診與急診部分負擔的調整,若經轉診至醫學中心、區域醫院,門診部分負擔會調降40元,若未經轉診則調升60元;急診方面,檢傷分類3-5級會調高部分負擔。相關策略還包括:區域級以上醫院每年門診下降2%、全國組成垂直整合聯盟(截至110年6月共計有80個策略聯盟院所;臺北區包含臺大醫院星月計畫聯盟,則有16個聯盟)等。
在過去15年尚未推動分級醫療政策時,全國西醫基層的門診量佔率是往下的趨勢,至106年分級醫療策略實施後,全國西醫門診各層級件數占率趨勢來看,西醫基層與地區醫院件數占率微幅提升,醫學中心和區域醫院則微幅下降。然而,109年受到COVID-19疫情影響,民眾開始加強各種個人防疫措施與疫情配套下,西醫基層門診件數占率下降。
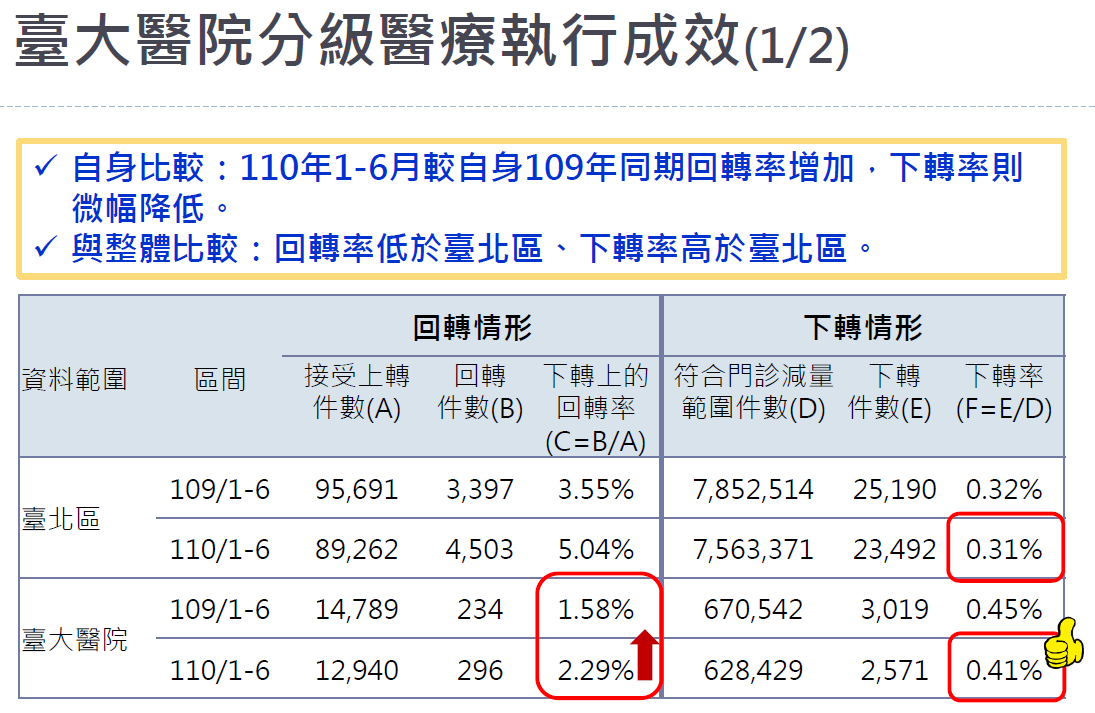
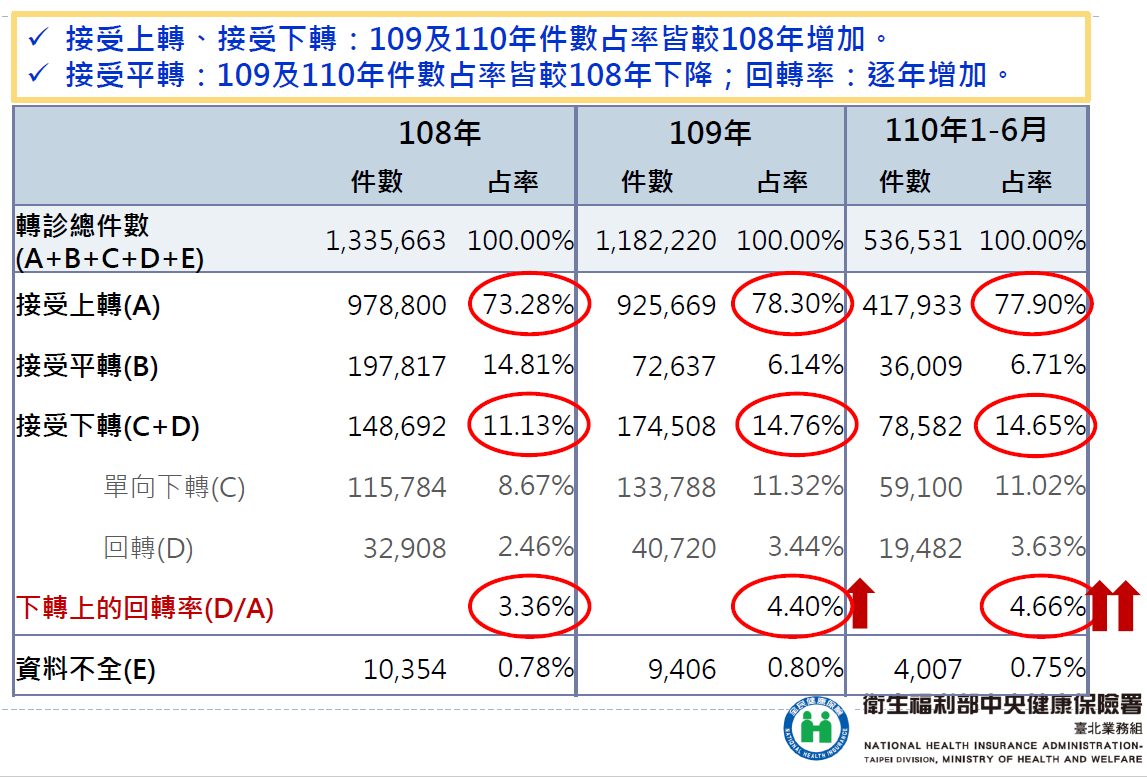
全國轉診狀況,109年總轉診人數約120萬人,轉診件數約244萬件,平均每人一年內可能會轉診2-3次,聯盟內轉診人數及件數與108年相比增加1%,聯盟外則下降1%。從108-110年統計全國轉診的案件結果,上轉較107年微幅下降,下轉則大幅增加。以臺北區西醫門診來看,診所上轉及醫院下轉至診所件數占率高於全國,顯示醫院與診所合作穩定,雖回轉率不高,原因可能為病人選擇留在醫院,或是疾病問題已消除等因素相關,但上轉後之回轉率有逐年上升現象,從108年3.36%,到110年上半年上升為4.66%。
臺大星月計畫分級醫療執行成效
臺大醫院醫療體系星月計畫從107年9月20日簽約成立,分級醫療暨轉銜照護管理中心設有專責聯繫窗口、提升雙向轉診機制以及醫療合作資訊教育等交流,相當不易。
星月計畫推動之時,醫院主動轉出的下轉率為0.41%,高於整體臺北區0.31%(見下表),顯示臺大醫院協助有需要下轉到基層院所的病人之主動與用心,相信星月聯盟院所都有深刻感受。然而臺大醫院回轉率雖110年前半年(2.29%)比109前半年高(1.58%),但仍比臺北區平均值為低,值得繼續努力。星月計畫推動之時,醫院主動轉出的下轉率為0.41%,高於整體臺北區0.31%(見下表),顯示臺大醫院協助有需要下轉到基層院所的病人之主動與用心,相信星月聯盟院所都有深刻感受。然而臺大醫院回轉率雖110年前半年(2.29%)比109前半年高(1.58%),但仍比臺北區平均值為低,值得繼續努力。