 2023年6月星月演講紀實
2023年6月星月演講紀實
(一)失智症轉介與choosing wisely議題
講者:臺大醫院神經部 程郁文醫師
 失智症盛行率與人口老化有很大關聯,75-85歲長者約每10人有1位失智,85歲以上長者約每4-5人有1位失智(臺灣失智症學會)。失智症為漸進性的認知障礙,其定義為個案表現與先前的認知功能相比顯著的退化,並造成生活功能之影響。不同於正常的老化,失智症患者可能表現以下症狀:一兩年內顯著的功能下降、生活中的重大事件也記不起來、以及無法記住記憶測試中的物品,甚至完全忘記自己做過測試等。若有疑似失智症需要轉介醫院協助評估與治療,建議可以請同住或親近的親友陪同,以協助提供相關的病史資訊,並於看診前準備以下資訊協助醫師診治:
失智症盛行率與人口老化有很大關聯,75-85歲長者約每10人有1位失智,85歲以上長者約每4-5人有1位失智(臺灣失智症學會)。失智症為漸進性的認知障礙,其定義為個案表現與先前的認知功能相比顯著的退化,並造成生活功能之影響。不同於正常的老化,失智症患者可能表現以下症狀:一兩年內顯著的功能下降、生活中的重大事件也記不起來、以及無法記住記憶測試中的物品,甚至完全忘記自己做過測試等。若有疑似失智症需要轉介醫院協助評估與治療,建議可以請同住或親近的親友陪同,以協助提供相關的病史資訊,並於看診前準備以下資訊協助醫師診治:
- 症狀是何時開始?
- 發生過什麼事件?
- 什麼事情以前能做現在做不好?
- 過去及目前的身體健康狀況
- 平時服用的藥物
- 是否有家族成員也有記憶問題?
失智症為多病因的症候群,診斷包含確認病因及評估認知障礙的程度(如圖1)。確任病因部分著重於尋找可逆性及退化性病因、以及其他可介入的加重因子,如控制不良的慢性病。評估認知障礙的程度部分,將藉由認知功能檢測評估失智症對個案日程生活功能造成的影響程度,以及病人所伴隨的精神行為症狀。此外,認知功能檢測將協助瞭解病患受影響的認知領域,如記憶、空間感及語言等,進而協助個案以及家屬調整生活與相處模式、減少失能。若病患轉介到本院記憶門診時,將會進行認知功能評估、血液學檢查及腦部影像檢查,以尋找並釐清造成失智症的可能原因。對於「可逆性失智症病因」,如維生素B12/葉酸缺乏、甲狀腺機能低下、神經性梅毒、常壓性水腦症(Normal Pressure Hydrocephalus)、慢性硬腦膜下腔出血、腦腫瘤等,盡早轉介醫學中心診斷與治療,可能幫助病人恢復部分的認知障礙。

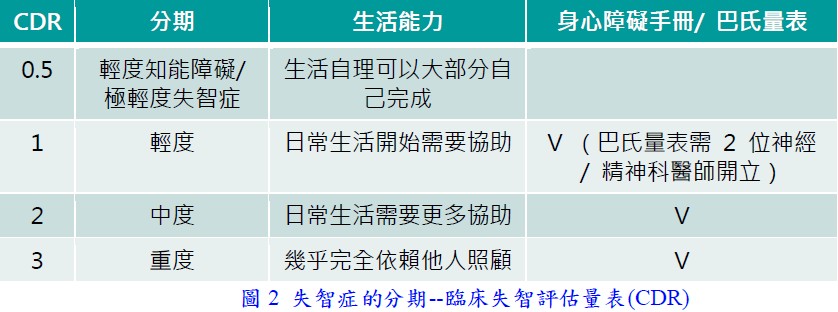
失智症對生活功能的影響,較常使用「臨床失智評估量表(CDR)」評估失智症分期(如圖2),依據影響程度評估並轉介病患適合的社會資源協助。
失智症的治療方式包含:可逆性病因治療、延緩退化的藥物、精神行為症狀治療及非藥物治療等。阿茲海默氏失智症的藥物治療,主要包含膽鹼酶抑制劑(ChEI)以及NMDA受體拮抗劑(memantine)。膽鹼酶抑制劑主要針對輕度至中度阿茲海默氏症病人,藥物有donepezil, rivastigmine, galantamine,藉由提高乙醯膽鹼之濃度,改善認知及精神行為症狀,然而其可能的副作用包含:頭暈、噁心、拉肚子、厭食、心搏過緩等;NMDA受體拮抗劑主要是治療中度至重度阿茲海默氏症病人,可能的副作用包含:頭暈、便秘、心悸等(如圖3)。

血管性失智症的藥物治療著重於心血管危險因子控制,以及抗血小板或抗凝血劑,此類病人藥物從性甚為重要。另外病患常合併步態問題,因此評估跌倒風險、避免跌倒也相當重要。失智症的非藥物治療,包括照光治療、體能活動、團體活動、音樂欣賞、認知促進活動、環境調整、安排活動或家務並鼓勵參與等等。另外,改變溝通方式,如話語簡短清楚、調整說話速度等等,以及多肯定、勿爭辯、不糾正,可以改善患者與親友的互動、減低衝突。本院記憶門診除開藥外,會設定個人化的目標與介入,視個案之需要轉介精神、復健、營養等相關門診,或轉介社區據點、日間照護、居家服務(長照管理中心)社區資源等。
Choosing Wisely
美國老年醫學會(American Geriatrics Society)建議:
條文1.對於嚴重失智症病人,不建議使用經皮餵食管路(PEG),應讓病人在協助之下由口進食。
對於晚期失智症個案,不建議以經皮管路餵食取代經口進食。會增加壓力性潰瘍、使用物理性約束之風險,且無法減少肺炎的發生或延長壽命。建議提供輔助經口進食:例如調整食物質地、選用適當工具等。
條文2.對於失智病人的行為與精神症狀,不建議使用抗精神病藥物作為第一線治療。
針對失智症的精神行為症狀,非藥物的介入應優先於抗精神病藥物,同時應優先考慮是否有環境或生理性外因(如便秘、感染、脫水、電解質不平衡等)促使精神行為症狀惡化。
條文3.請勿在老年人中使用苯二氮平類(Benzodiazepines, BZD)或其他鎮靜安眠藥作為失眠,躁動或譫妄的首選治療方式。
針對年長者失眠、躁動、譫妄等,勿使用BZD作為第一線用藥,會增加跌倒、骨折等風險。建議優先提供睡眠衛生之教育。
條文4.若未能定期評估認知功能和胃腸道副作用的情況下,請勿開立膽鹼酶抑制劑來治療失智症。
開立膽鹼酶抑制劑(ChEI)前,需評估相關之好處與風險,例如腸胃道副作用、頭暈、心跳減慢等等。另外,應持續追蹤副作用及評估治療反應。
條文5.盡量不要在尚未回顧全部用藥時開立新處方
開立藥物前必定先回顧個案的用藥史(drug review),避免重複用藥。
條文6.盡量不在住院中的老年病人譫妄發作時,使用物理性約束來控制行為症狀
對於住院個案的譫妄症狀,盡量避免使用物理性約束。應盡可能尋找並解除生理性原因、避免可能致譫妄藥物,及環境調整、強化日夜週期、增加家屬陪伴與支持等。
美國精神醫學學會(American Psychiatric Association)建議:
條文1.一次開一種抗精神病藥物
不例行開立兩種以上抗精神病藥物,會增加藥物交互作用風險、且服藥順從性較低。除非單一藥物療效不足,於加上第二種抗精神病藥物時,應考慮後續cross-taper。
美國安寧緩和學會(American Academy of Hospice and Palliative Medicine)建議:
條文1.即便承受著身心靈壓力的嚴重疾病病人仍希望積極治療疾病時,仍要適時地引入緩和治療
對於疾病末期的個案,不應延遲提供安寧緩和醫療。
最後,建議若有疑似失智症病人,建議早期介入,協助病人與家屬在疾病早期了解病程,規劃長期醫療與生活決策。找出可逆性病因,適當治療、資源轉介。另外,非藥物治療與藥物治療同樣重要,行為與環境的調整可以減緩精神與行為症狀。醫師與病人及家屬共同討論醫療決策、審慎評估用藥合理性與安全、持續追蹤,以達對病人最有利的醫療決策。
院所提問
Q1:臨床常看到處方Piracetam有效益嗎?
A1:此類藥物一般開立於血管性失智症患者,學理上藉由改善腦部循環改善認知功能。然而基於先前統合分析之結果,此類藥物在改善認知表現及減少失能均於統計顯著之效果。建議若使用此類藥物於個別病患,應確實追蹤治療反應,避免無效醫療。
(Ref: Flicker L, Grimley Evans J. Piracetam for dementia or cognitive impairment. Cochrane Database of Systematic Reviews 2004, Issue 1. Art. No.: CD001011. DOI: 10.1002/14651858.CD001011.)
Q2:晚期或末期失智症症狀?
A2:晚期失智症個案除了更加顯著之認知障礙與失能之外,也有更高的比例合併精神或行為症狀,因此建議於個案回診時持續追蹤相關之行為、情緒、精神等相關症狀,給予衛教、非藥物優先於藥物的治療,並轉介社會資源,同時注意主要照顧者的照護壓力。


