 2025年10月星月演講紀實
2025年10月星月演講紀實
壹、分級照護的健保給付規劃
講者:衛生福利部中央健康保健署 林右鈞副組長
超高齡社會下的醫療照護挑戰
 臺灣自2025年起正式邁入超高齡社會,65歲以上人口占比突破20%,未來十年仍將快速攀升。過去十年間,臺灣健保醫療支出累計增加2,550億元,其中超過六成來自65歲以上高齡族群。隨著人口結構快速老化,糖尿病、高血壓、高血脂等慢性疾病及癌症盛行率大幅上升,目前估計2024年慢性病人口已達850萬人,其相關醫療支出亦逐年上升,不但占整體費用約四成,更需要長期醫療照護。
臺灣自2025年起正式邁入超高齡社會,65歲以上人口占比突破20%,未來十年仍將快速攀升。過去十年間,臺灣健保醫療支出累計增加2,550億元,其中超過六成來自65歲以上高齡族群。隨著人口結構快速老化,糖尿病、高血壓、高血脂等慢性疾病及癌症盛行率大幅上升,目前估計2024年慢性病人口已達850萬人,其相關醫療支出亦逐年上升,不但占整體費用約四成,更需要長期醫療照護。
另一方面,新興醫療科技,如標靶藥物、AI輔助診療、高階影像檢查的出現,更推升醫療支出成長速度。在少子女化與高齡化雙重結構影響下,以薪資為主要收入的健保財務面臨更嚴峻壓力,長期下來將無以為繼。
面對這些挑戰,中央健康保健署(下稱健保署)將持續推動分級醫療、病人分流以及基層強化,以確保醫療體系在資源有限情況下,維持高品質照護及醫療永續。
世界衛生組織提出以個人、家庭與社區為核心的整合性照護架構,藉由衛生部門及社區網絡,提供普及、公平、以人為本之整合性健康照護。
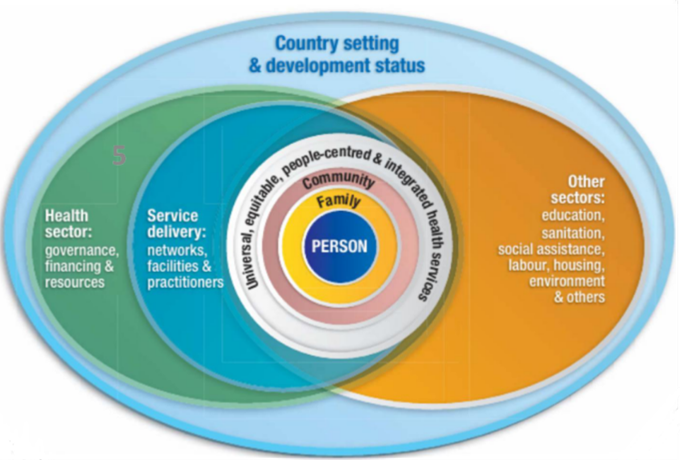
圖四 世界衛生組織理念架構
健保署依循此理念,於2017年提出「分級醫療六大策略」,核心包括:
1.壯大基層醫療服務量能:開放基層表別,擴大診所服務範疇、擴大家庭醫師整合性照護計畫、鼓勵診所朝向多科聯合執業,並提供一站式整合性服務。
2.導引民眾轉診就醫習慣並調整部分負擔:調整門、急診部分負擔,鼓勵民眾至診所或地區醫院就醫,建置電子轉診系統,並監控非必要轉診,保障弱勢民眾就醫權益。
3.調高醫院急重難罕症支付標準,導引醫院減少輕症服務:調高急重難罕症
支付標準,建立風險分級系統,實現分級分流照護。
4.強化醫院與診所合作,提供連續性照護:優化健保醫療資訊雲端查詢系統,
、建置居家照護資訊共享平台、強化醫院出院準備及轉銜服務,並鼓勵醫師
跨層級支援,以團隊方式共同照護。
5.提升民眾自我照護知能:加強宣導分級醫療、運用數位工具加強自我健康管
理,及提供家醫群24小時電話諮詢服務。
6.加強醫療財團法人管理:加強醫療財團法人監督,及限制醫療法人醫院附設診所之管理措施等。
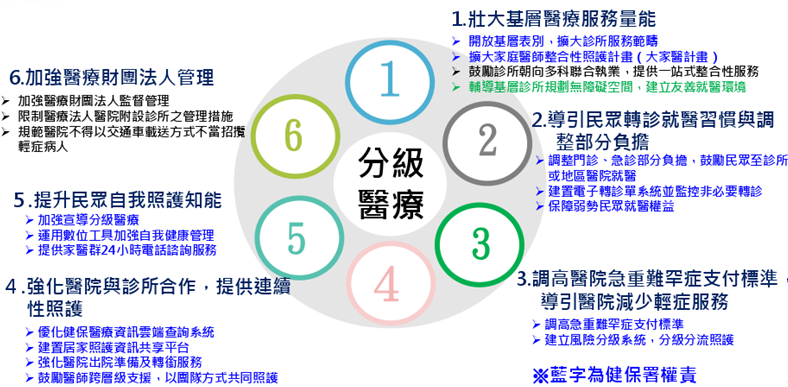
圖五 2017年健保署實施分級醫療六大策略
另為落實分級醫療,健保署自2023年7月起調整門診藥品及急診部分負擔,其中醫院開立之慢性病連續處方箋,第一次調劑比照一般藥品計收部分負擔;醫學中心和區域醫院之藥品部分負擔上限,自200元調整至300元。急診則調整大型醫院之部分負擔,其中醫學中心自450~550元調整至750元;區域醫院自300元調整至400元。
經統計,「慢性病人」至基層診所就醫件數占率,2025年上半年為44.19%,較2023年上半年增加5.34%;基層診所就醫件數占率2025年上半年為70.28%,較2023年上半年增加0.11%;慢性病連續處方箋件數占率,2025年上半年為31.13%,較2023年上半年增加0.88%,顯示慢性病人患者對基層照護之信心逐漸恢復。
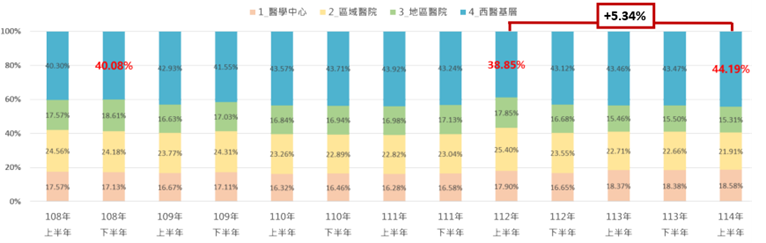
圖六 慢性病人(不含重大傷病)基層就醫占率成長
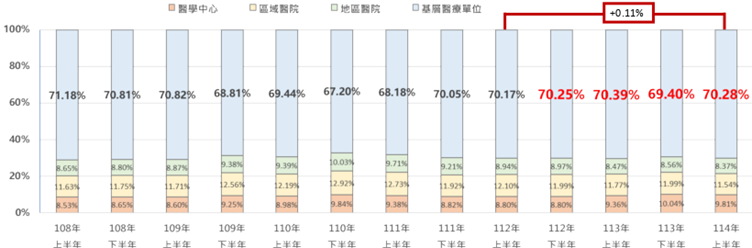
圖七 基層診所就醫件數占率增加
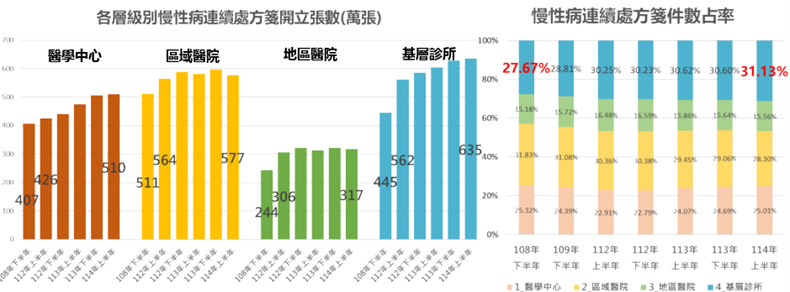
圖八 慢性病連續處方箋開立持續增加
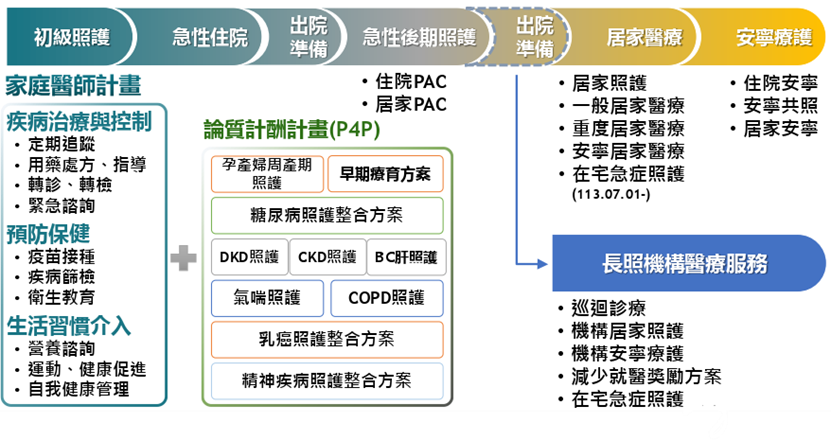
家醫計畫與全人全社區照護計畫
家醫計畫自2003年起試辦,於2006年全面實施,截至2025年7月31日已累計647萬名家醫會員、471個社區醫療群,共計5,426家診所、8,026名醫師參與計畫。
計畫以高齡、慢性病及醫療高利用民眾為優先對象,落實社區醫療群與合作醫院間實質照護,包括對病人之雙向轉診及慢性病共同照護,以確保病人照護之連續性與協調性;推廣社區醫療群應主動電訪(Call out)服務,以加強個案健康管理,提升照護品質,並與一般診所建立差異化之服務模式。
.jpg)
圖九 建構在地健康照護網路
延續家醫計畫成功經驗,健保署自2024年8月27日起實施「全民健康保險地區醫院全人全社區照護計畫」,針對尚未接受照護的三高(高血壓、高血脂、高血糖)病人納入管理,委由主要就醫之地區醫院提供預防保健、癌症篩檢等「初級照護服務」和生活習慣諮商、疾病治療與衛教等「全人全程照護服務」,使社區照護更為全面。
2025年計有137家地區醫院、456位醫師參與,已收案14.4萬餘人,並與80家區域級以上醫院及703家基層診所,建立轉診及合作機制。
圖十 地區醫院實施全人全社區照護計畫執行現況
數位轉型與AI:建構個人化初級健康照護
健保署正推動「家醫大平台」,整合家醫計畫和全人全社區照護計畫收案會員資料,進行個人化資料歸戶與授權管理,協助醫師完善治療計畫與追蹤管理。
家醫大平台目前整合項目包括:檢驗與檢查資料、異常管理及日常追蹤,整合基層與醫院的就醫資料,提供量身訂作個人化衛教。此外,民眾端亦可透過健康存摺APP,即時掌握個人健康資訊及客製化衛教內容。
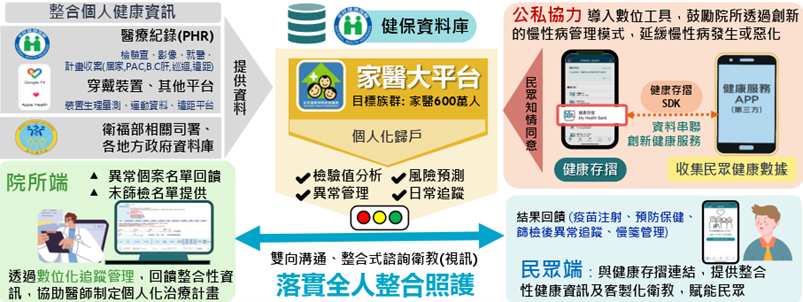
圖十一 家醫大平台現行規劃
健保署刻正開發疾病預測模型,結合分級醫療政策及P4P給付,並規劃試辦糖尿病Bundled Payment,利用AI將病人健保資料庫填入數據,如性別、年齡、家族病史、風險因子等資料,以便進行分級。
未來規劃依疾病風險分級分流照護,將高風險病人引導至醫學中心接受精準治療;低風險病人則由基層院所持續追蹤,並依風險等級給予不同支付點數,達成真正的「智慧分流」。
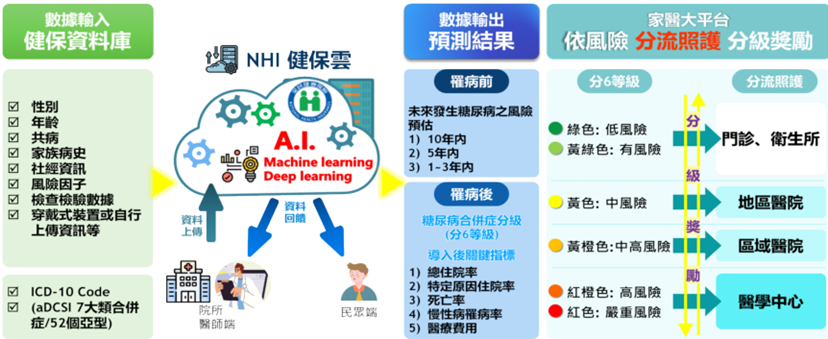
圖十二 智慧分流運作圖
促進分級醫療:推動個別醫院總額前瞻式預算與UCC試辦計畫
健保署自2025年起正式實施「個別醫院總額前瞻式預算」,強調重症及住院合理給付、合理門住診比例且鼓勵輕症下轉,並定期回饋相關指標資訊,以落實分級醫療。
為緩解大型醫院急診壅塞,健保署預計於2025年11月起啟動「週日及國定假日輕急症中心(UCC)計畫」,於週日及國定假日提供輕症病人就醫及處置,以
分流輕症的急診需求:
1.六都設置13個地點。
2.服務時間:週日及國定假日8:00–24:00(兩班制)。
3.主要科別:同時段須包含內(兒)科系及外(骨)科系,另耳鼻喉科、眼科可視需求評估設置或採遠距會診方式。
4.設置地點:衛生所(健康服務中心)、無急診之地區醫院或大型診所。
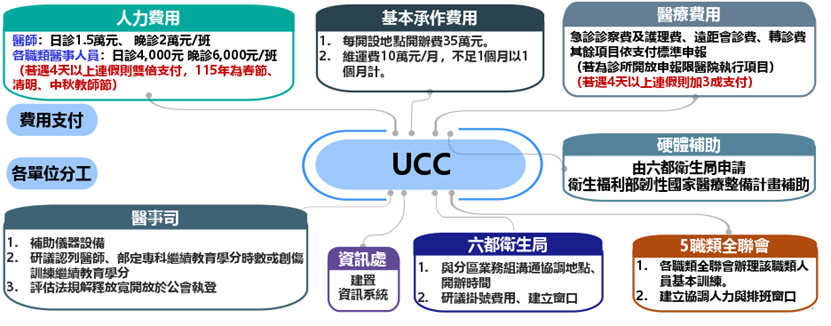
圖十三 週日及國定假日輕急症中心(UCC)
支付標準調整
為強化急重症照護量能,健保署近年持續編列預算,2017年至2024年共挹注220.28億元用於調整醫院總額相關支付標準。包括保障區域級(含)以上醫院加護病床之住院診察費及病房費採固定點值、調升住院診察費、門診診察費、急診診察費、住院護理費、麻醉費等支付點數及加成。如急診診察費之額外加成3%-15%、增訂兒科及新生兒科加護病房之住院診察費、病房費及護理費(含精神科及燒傷加護病床)得另加計20%。
2025年5月起,健保署已陸續調整急重症支付標準,推估增加約46億點:
1. 調升急診醫護人力費用:將急診診察費拆分為診察費及護理費,各調升支付點數10%、調升急診觀察床護理費支付點數60%。
2. 調升急救責任醫院加護病房費用:全重度級急救責任醫院加護病房之病房費、護理費及診察費比照醫學中心支付、全中度級急救責任醫院比照區域醫院支付。
3. 離島急救責任醫院急診案件加成:重度級急救責任醫院加成50%、中度級急救責任醫院加成30%及一般級急救責任醫院加成10%。
4. 調升住院病床護理費用:優先調升急性一般(含精神)病床支付點數,調升幅度12.3%~15.9%。
5. 重大外傷緊急手術和麻醉加成:重大外傷緊急手術及麻醉費額外加成獎勵2小時內加成100%、2至4小時加成60%,急診病人緊急治療處置額外加成獎勵4小時內加成20%,並將品質指標如急診壅塞改善指標、急診病人後送比率指標扣合支付標準,朝向論價值計酬支付制度邁進。
為提升轉診效率及下轉誘因,健保署自2025年9月1日起,鼓勵各院所全面採用電子轉診平台,調降上轉獎勵,並調升電子轉診下轉(每件增加200點,計700點)及接受電子轉診下轉(每件增加300點,計500點)之支付標準。透過推動個別醫院總額前瞻式預算、UCC試辦計畫、調升急重症及下轉病人之支付標準,期使大型醫院著重提供急重症醫療服務,將輕症及穩定慢性病人下轉至基層院所,並將醫院資源留給急重難症病人,以落實分級醫療、優化醫護人員醫療環境。
垂直整合:全國策略聯盟
健保署積極推動醫療體系垂直整合,由各層級醫療院所合作組成,以民眾為中心評估其照護需求,適當轉至適合之地區醫院、基層診所或長期照護機構提供完善的醫療照護。
截至2025年9月底,全國已組成80個策略聯盟,共6,815家特約院所參加,包括28家醫學中心、78家區域醫院、282家地區醫院、6,277家基層院所、140家居家護理機構、6家精神復健機構及4家呼吸照護所。
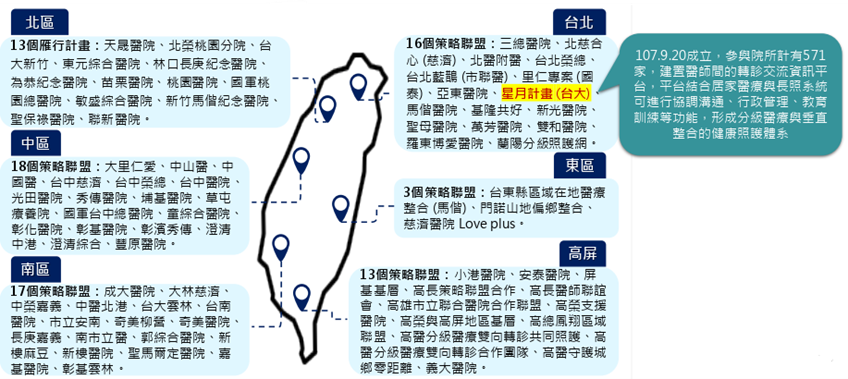
圖十四 策略聯盟分布圖
經統計,疫情前(2019年)、2023年至2025年上半年醫療院所接受上轉病人,經治療後病情穩定再下轉病人之回轉率「聯盟內轉診」件數占率,2023、2024年及2025年上半年分為4.3%、3.5%及3.2%,均高於「聯盟外轉診」,顯示全國策略聯盟垂直整合已具相當成效。
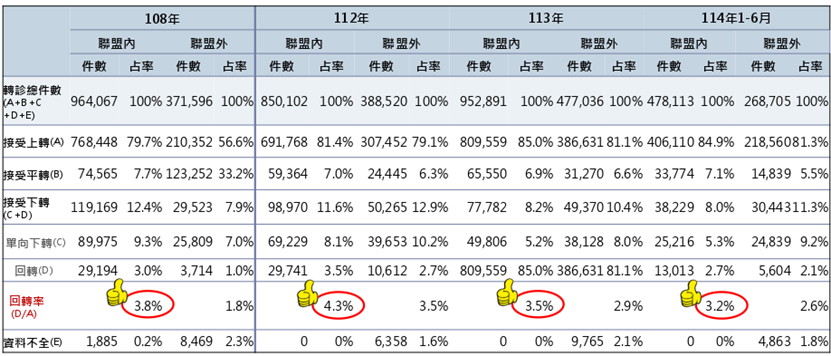
圖十五 全國聯盟內、外轉診分析
橫向連結:居家醫療服務
健保署正推動居家醫療與長照服務的橫向整合,旨在串聯家醫計畫、居家醫療照護及長照服務,透過居家整合平台,使病患資料得以整合,利於照護連續性。
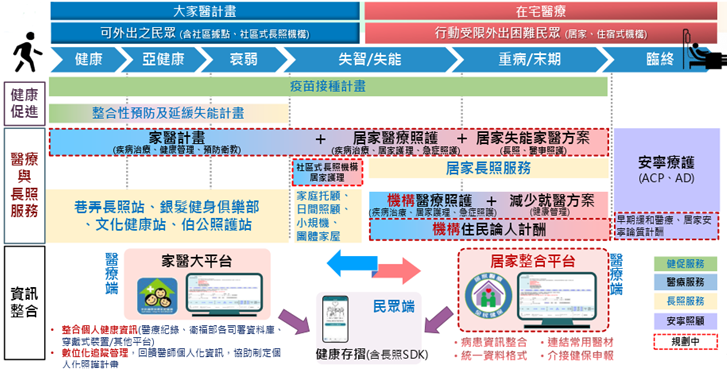
圖十六 健保居家醫療服務推動藍圖
自全民健保開辦起(1995年),由單一機構提供居家服務,2016年起健保署推動居家醫療整合照護計畫,服務人次、支付項目持續增加,服務方式亦不斷進展。近年重要措施包括:
1.2024年7月實施「全民健康保險在宅急症照護試辦計畫」,提供「在宅急診照護」病人可在家或照護機構接受抗生素施打之治療服務。截至2025年8月,照護人次達4,305人次,8.6成個案完成治療,平均照護天數約7天,平均每日可減少120床的醫院占床,已有相當成效,未來將持續擴大範圍,使醫療服務更有彈性。
2.2025年6月起推動「全民健康保險居家血液透析試辦計畫」,提升血液透析整體照護品質。
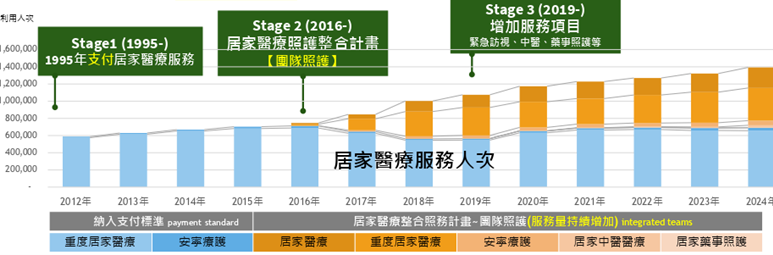
圖十七 全民健保居家醫療照護服務
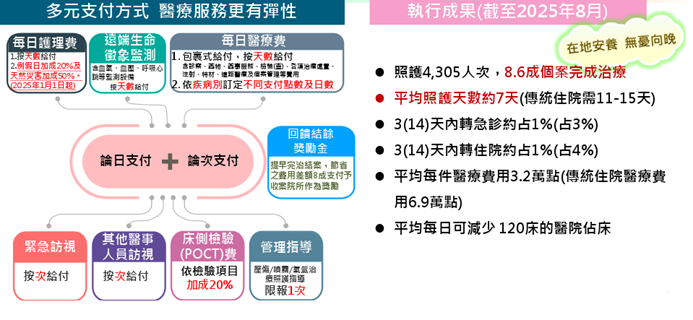
圖十八 在宅急症照護試辦計畫
科技輔助醫療
全民健保自2020年12月起將遠距醫療納入健保給付,至2025年8月,已公告施行135個山地、離島及醫療缺乏鄉鎮,目前已有64個鄉鎮(近50%)、11個急重症轉診網絡及2所矯正機關提供遠距專科會診服務。未來將持續擴大遠距醫療運用,以補足偏鄉專科需求、促進醫療平權。
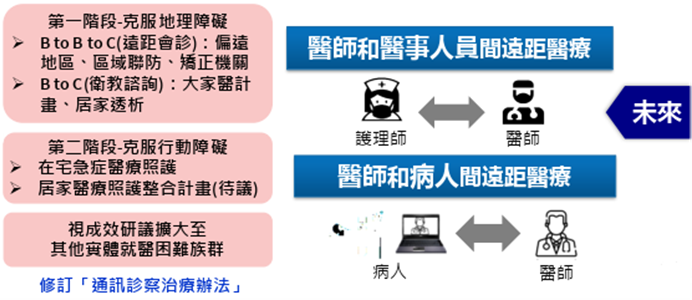
圖十九 擴大健保遠距醫療應用
未來展望
健保署將以分級醫療及作為醫療改革主軸,透過大家醫計畫落實全人全程健康照護、導入AI輔助模型推動分級分流照護、促進跨院所交流、提升基層醫護人員待遇,使臺灣在有限資源下仍維持高品質、可近且可負擔之醫療服務。
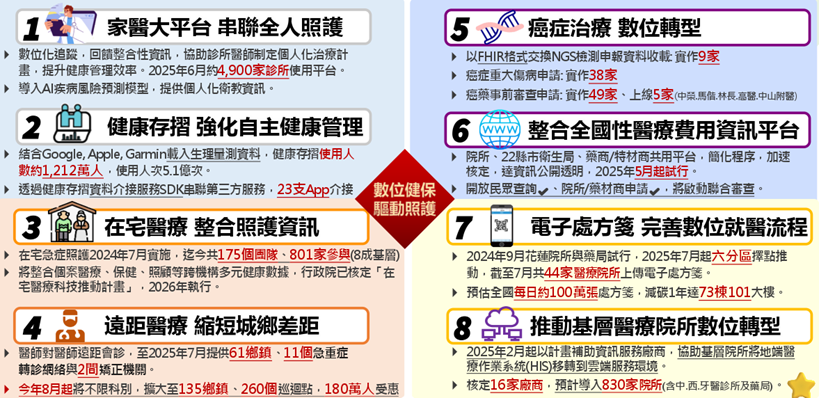
圖二十 推動智慧醫療八大目標
藉由擴大照護服務涵蓋、導入生活習慣諮商、建構家醫大平台,提供以人為中心之全生命歷程照護服務,以落實全人全程健康照護及分級醫療,期於2018年達到政府健康台灣「健康促進三高防治888計畫」三大政策目標。
長遠而言,致力於擴大政府資源挹注、提升全人全程照護服務、推動居家醫療與長照銜接,並導入以實證為基礎的數位科技應用等,以達到醫療平權與健保永續的之長期目標。

圖二十一 大家醫計畫及健康促進888三大目標
圖二十二 提供以人為中心、全生命歷程的照護服務

圖二十三 為達醫療平權、健保永續具體實踐方向


