作者:朱家瑜醫師
蕁麻疹可以說是最常見的皮膚病之一!許多人或多或少都曾經有長過蕁麻疹的經驗,只是大部份人得到的是急性蕁麻疹,這通常是因為對於外來物質過敏所引起,只要找到過敏原、避免接觸,大約幾天就會痊癒。
一般來說,急性蕁麻疹來得快去得也快,常常突然發得全身到處都是,不到半天時間就消失得無影無蹤,很少超過一天還沒消失的,雖然第二天又可能會從不同部位發出新的疹子來,但頂多發作二、三天,就會自己痊癒;反之,如果蕁麻疹日復一日、反覆發生,造成令人困擾的皮膚病,並且超過6週以上,這時就稱做慢性蕁麻疹,甚至有人經年累月拖個好幾年不好的。所以,慢性和急性蕁麻疹雖然外觀上一模一樣,但是在嚴重度上和對病人的生活品質影響上卻有天壤之別。
急性蕁麻疹
蕁麻疹是典型的皮膚第一型過敏反應,常常是由於人體中有認識外來過敏原的E型免疫球蛋白 (IgE) 而引起,許多人對海鮮類食物過敏 (例如蝦子、螃蟹、蚵等),便是由於這些食物中所含有的蛋白引發人體產生特異性的E型免疫球蛋白,這些E型免疫球蛋白一旦與過敏原結合,便會引發皮膚中或血液中肥胖細胞 (mast cells) 的活化反應,因而使得這些細胞中的組織胺 (histamine) 釋放出來,這些組織胺會使得皮膚中的血管擴張、組織腫脹,也會興奮神經引起厲害的癢感,於是就形成了典型的皮膚疹子。
然而會引發這種過敏反應的物質實在太多了,除了大家熟知的海鮮之外,包括酒精、感冒、塵螨、乳膠、芒果、奇異果、日光、樹脂、香精、有機溶劑、口服或局部藥物等等物質都有報告過會引起此類過敏反應,所以不只是吃的東西,可以說食衣住行育樂各方面樣樣都有可能引起蕁麻疹,一般人覺得蕁麻疹一定是吃海鮮或其他「不乾淨的食物」引起的,其實是一大誤解。值得注意的是,蕁麻疹並非一定都是過敏反應,只要能引發人體內的組織胺釋放,就可以引發類似的症狀,所以也有所謂非免疫性蕁麻疹 (例如鴉片、aspirin等一些藥物)。
急性蕁麻疹的治療首重找出真正的病因,所以醫師會仔細詢問發病的原因是否和特定的接觸物質有關,千萬不要先入為主認為:「一定是昨天吃的魚不新鮮」、「一定是吃蝦子引起的」,最好先客觀地想想看:剛開始發病之前的1-2天內,有無接觸到任何特別的物質? 包括食衣住行育樂各方面都要想一想,筆者碰過的過敏原各式各樣都有,包括棉被過敏、衣服過敏 (新買的衣物上有染料或因特殊處理)、擦藥膏過敏、染髮劑過敏、有機溶劑過敏、芳香精油過敏等等,所以要仔細回想一下。
一旦找出真正的病因,只要避免再去接觸過敏原,急性蕁麻疹自然會很快痊癒,頂多吃一點口服抗組織胺或打一針抗組織胺,就會很快改善;若是實在很癢,則可以搭配擦一些止癢藥膏。事實上,大多數的急性蕁麻疹不用看醫生也會自己好掉,例如許多人喝酒會長「酒疹」,其實就是一種急性蕁麻疹,只要自己注意不要喝酒或吃到含酒精的食物,這樣的人很少會求醫診治。一般來說,蕁麻疹並不需要用類固醇來治療,但有些蕁麻疹實在發得很嚴重,或是引發嚴重的血管水腫 (angioedema),也就是臉部或脖子嚴重腫脹,甚至腫到有如「豬頭妹」一般或引起呼吸困難時,可給予短暫類固醇治療,以便迅速改善症狀。
慢性蕁麻疹的種類
傳統上慢性蕁麻疹的分類很多,目前國際上對於慢性蕁麻疹的分類大致上是分成以下兩大類:(1)慢性自發性蕁麻疹 (chronic spontaneous urticaria, CSU),約佔60%,(2) 慢性誘發性蕁麻疹 (chronic inducible urticaria, CInU) ,約佔40%。在慢性誘發性蕁麻疹之中,再區分為物理性、膽鹼性、接觸性、及水因性等四種 (表一)。
慢性蕁麻疹的臨床表現
慢性蕁麻疹也是蕁麻疹的一種,所以它的臨床表現就和急性蕁麻疹一樣,皮膚會出現許多紅色到粉紅色、輕微鼔起或膨出的疹子,稱做膨疹 (wheal)。這些疹子可大可小,有的周圍還會有一點紅暈,外觀上看起來很像被蚊子咬到的紅疹,也可以大到超過10公分直徑,每個疹子都腫起來,好像一個一個鼔起來的浮雕一樣 (圖1)。有時慢性蕁痲疹也會影響至較深處的皮膚及黏膜組織,造成明顯地腫脹,尤其好發在皮膚組織較為鬆軟之處,如眼皮嘴唇等,形成如金魚眼或香腸嘴的情形,稱之為血管性水腫(angioedema),這類型的疹子一般較會有疼痛感而非癢感,且可維持長達3天之久。
一般來說,單一個蕁麻疹病灶常常莫名奇妙就突然發得全身到處都是,但又會在一天內消失得無影無蹤,很少超過一天還沒消失的,只是這些疹子常常「輪番上陣」,所以許多人並不覺得症狀有在當天消失;疹子第二天又會從不同部位再發出新的疹子來,如此日復一日,反覆發生。就症狀來說,大部分的蕁麻疹是會癢的,它可以癢到讓人無法入睡,甚至還有人說會覺得刺刺的;但是也有人不覺得很癢。
物理性蕁麻疹的膨疹常常會有特別的形狀,像皮膚劃紋症或延遲型壓力性蕁麻疹 (delayed pressure urticaria)常常會在身上受壓迫處出現線狀的膨疹,例如腰帶束得比較緊的腰部、胸罩下緣或肩帶壓迫處、皮包肩帶壓迫處、手錶帶壓迫處、易壓迫桌面的手前臂下側等等;溫度刺激引起的蕁麻疹,特別是熱與壓力引起的膽鹼型蕁麻疹 (cholinergic) 則常以小點狀的膨疹散佈於全身或暴露到溫度刺激的部位。
慢性蕁麻疹的病因
慢性蕁麻疹通常不是食物過敏所引起的,因為如果是食物過敏所引發,大多的病患不用幾天就會發現是什麼食物引起自己的過敏反應,只要稍加注意避免再吃到會過敏的食物,大多可以不藥而癒,很少會拖到6週還沒好的。而慢性蕁麻疹則可以反反覆覆拖上數個月,甚至有人10年以上都無法根治。
事實上,要讓皮膚中的組織胺釋放出來,不一定是透過過敏反應,還有可能是物理性或化學性原因,包括冷、熱、壓迫皮膚、摩擦都有可能直接引發皮膚中的抗組織胺釋放出來,結果也會發生跟蕁麻疹一模一樣的疹子;自體免疫性蕁麻疹則是由於人體產生自體免疫抗體,認得自己肥胖細胞 (mast cells) 的細胞膜上E型免疫球蛋白 (IgE) 受體FceR1,與之結合後活化了細胞,因而使得這些細胞中的組織胺釋放出來,這些組織胺進一步造成皮膚中的血管擴張、組織腫脹,形成典型的皮膚膨疹。可以想見,所謂慢性蕁麻疹,絕大部分不是因為對外來的過敏原過敏所引起,也由於病因根本不是大家所熟知的外來過敏原,因此任憑你如何飲食控制,也不會有明顯的改善。
除此之外,許多自體免疫疾病也和慢性蕁麻疹有關,特別是自體免疫甲狀腺炎;另外也曾有報告提及慢性感染如中耳炎、牙周病等引發慢性蕁麻疹;近年來,國際間也很關注慢性幽門螺旋桿菌感染有可能是慢性蕁麻疹的致病因子之一。
根據過去台大醫院的研究顯示,有高達七成以上的慢性蕁麻疹患者長期處在心理壓力大的生活情況下,失眠的比例也非常高,當然這些情形也有可能是慢性蕁麻疹造成的後果,但是經年累月下來其實往往是互為因果、彼此惡化。臨床經驗顯示,適當紓解生活壓力對於改善慢性蕁麻疹的病情有很大的幫助,甚至有好幾位患者在筆者建議改變生活節奏、減少生活壓力之後,原本多年來難以控制的慢性蕁麻疹竟不藥而癒。
慢性蕁麻疹需要做哪些檢查?
- 皮膚劃紋症 (dermographism) 檢查。使用堅硬的鈍器在病患皮膚用力劃紋 (但不可造成破皮流血),利用物理性壓力刺激誘發病患真皮的組織胺釋放,就可以產生線狀的膨疹 (圖2)。一般來說,在正常人中大約有5%都會有此反應,但是只有部分人會因此產生讓人不舒服的經常性蕁麻疹症狀,所以有此反應不一定代表有病,只有部分的人真正嚴重到產生令人不舒服的蕁麻疹症狀。
- 自體血清皮膚測試 (autologous serum skin test)。這個測試的目的是要檢查是否病患血清中就有足以引發蕁麻疹的物質,也就是所謂自體免疫抗體。因為傳統上要檢測針對IgE受體的自體抗體,必須要依賴免疫實驗檢查,在臨床使用上並非很方便,因此可以運用本測試來初步篩檢病患是否具有這種特殊體質。一般做法是先幫病患抽血,靜置半小時或離心後取出上層的血清,再以針筒注射0.05毫升 (c.c.) 病人自己本身的血清到他的前臂皮下,另外也要做同量生理食鹽水的對照組注射,同時觀察半小時,若以自己本身的血清就能引發超過對照組直徑1.5毫米 (mm) 的膨疹,則視為陽性反應,表示病患血清中可能存在有足以引發組織胺釋放的物質 (圖3)。若對照組也同樣出現大的膨疹,則暗示單單皮下注射這個動作 (這也是一種物理性刺激) 就可以引發蕁麻疹,要考慮物理性蕁麻疹的可能性。
- 視情況進行抽血檢查,包括全血球檢驗 (CBC+D/C)、紅血球沉降速率 (ESR)、E型免疫球蛋白、甲狀腺自體免疫抗體、幽門螺旋桿菌檢查等等,因為像血液疾病、自體免疫疾病、慢性異位性體質、甲狀腺亢進、幽門螺旋桿菌感染等等都曾被報告與慢性蕁麻疹有關。
- 針對日光性蕁麻疹,可以進行光敏感測試,包括紫外線與可見光,比較常見的是以可見光在病患背部誘發出膨疹 (圖4)。
慢性蕁麻疹的治療方法
治療的原則首先要先找出真正的病因,所以醫師會仔細詢問發病的原因是否和特定的接觸物質有關,同時請患者客觀地想想看剛開始發病的前2-3天,有無接觸到任何特別的物質,包括食衣住行育樂各方面都要想一想。此外,也要注意是否有特定的因素會發病,例如洗熱水澡後、曬太陽後、穿緊身衣物處、抓過皮膚處,以及是否有使用其他藥物 (如長期使用消炎止痛藥、含可待因的藥物、降血壓藥物)。
對於慢性誘發性蕁麻疹,最重要的是找出真正的發病物理或化學因素並儘量避免發生,例如避免穿太緊身會勒緊肚子的衣物或褲子、避免背負太重或肩帶太緊的皮包、避免戴手錶、工作時手臂不要重壓在桌面上,同時服用口服抗組織胺一段時間,自然可以有效改善病情。
慢性自發性蕁麻疹是最難治療的一類,因為找不到病因,所以必須長期以口服抗組織胺來控制病情,有時甚至要長期服用1-2年以上。許多病友都會質疑為何要這樣長期吃藥?這樣能根治嗎?還是只是壓制它不要發作而已?會不會有副作用呢?我們認為,慢性蕁麻疹之所以那麼難根治,其實不只是免疫因素,由於長期的組織胺釋放,會使得病患皮膚相對處在一個敏感緊張的狀態,一遇到小小刺激便容易激發組織胺的作用,好像隨時都在「放電」一樣。如果能夠運用抑制組織胺作用的藥物來降低皮膚的敏感度,久而久之,皮膚就不會那麼容易「走火」,再搭配一些生活上的注意事項,其實有非常高的機會痊癒。
現在新一代的長效型抗組織胺多半也具有免疫調節的功能,長期服用的目的一來可以降低皮膚的敏感度,一來也可以控制過敏反應的發生。就這個角度來看,其實與中醫的改善體質概念,實有異曲同工之妙。由於必須要長期服用,此時一定要顧及病患的生活品質,還好新一代的抗組織胺不但具有更好的療效,同時也比較不會有昏昏欲睡、注意力不集中等副作用。值得注意的是,許多患者常常很著急,只吃一次藥覺得沒效就跟醫生要求換藥,事實上,有些抗組織胺的半衰期長達27小時,因此最好要連續吃一週以上、甚至二週無明顯效果再來換藥。目前新一代的抗組織胺為第一線首選治療藥物,若是療效仍然不足,依歐美各國之建議,可將使用中的新一代口服抗組織胺藥物劑量增加,最高可至4倍之用量,做為第二線之治療;至此,多數病患的病情皆可獲得有效的控制,少數治療反應不張之患者,則需要使用包括免疫抑制劑、肥大細胞抑制劑、或抗E型免疫球蛋白抗體等,做為第三線治療之藥物。
一般來說,慢性蕁麻疹並不需要用類固醇來治療,因為口服或注射類固醇雖然非常有效,但往往無法根治病情,只要藥物一停掉,疹子反而加重,經年累月下來,常常造成嚴重的副作用。
結語
慢性蕁痲疹是慢性病,但並非不治之症,需要的是,病患的耐心及醫師專業的診治;正視自身之症狀、尋求專業之診療,並持之以恆地醫治,將可順利克服這惱人的疾病!
表一、慢性蕁麻疹的分類
|
慢性自發性蕁麻疹 |
慢性誘發性蕁麻疹 |
|
|
物理性蕁麻疹 (Physical urticaria) |
|
|
皮膚劃紋症 (Symptomatic dermographism) |
|
|
冷因性蕁麻疹 (Cold urticaria) |
|
|
延遲型壓力性蕁麻疹 (Delayed pressure urticaria) |
|
|
日光性蕁麻疹 (Solar urticaria) |
|
|
熱因性蕁麻疹 (Heat urticaria) |
|
|
振動性血管性水腫 (Vibratory angioedema) |
|
|
膽鹼性蕁麻疹 (Cholinergic urticaria) |
|
|
接觸性蕁麻疹 (Contact urticaria) |
|
|
水因性蕁麻疹 (Acquagenic urticaria) |
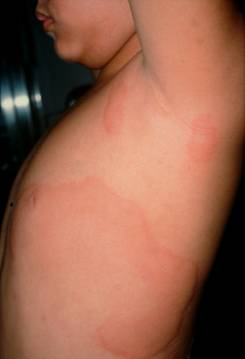
圖1: 膨疹可大可小,有的周圍還會有一點紅暈,外觀上看起來很像被蚊子咬到的紅疹,也可以大到超過10公分直徑,好像一個一個鼔起來的浮雕一樣。
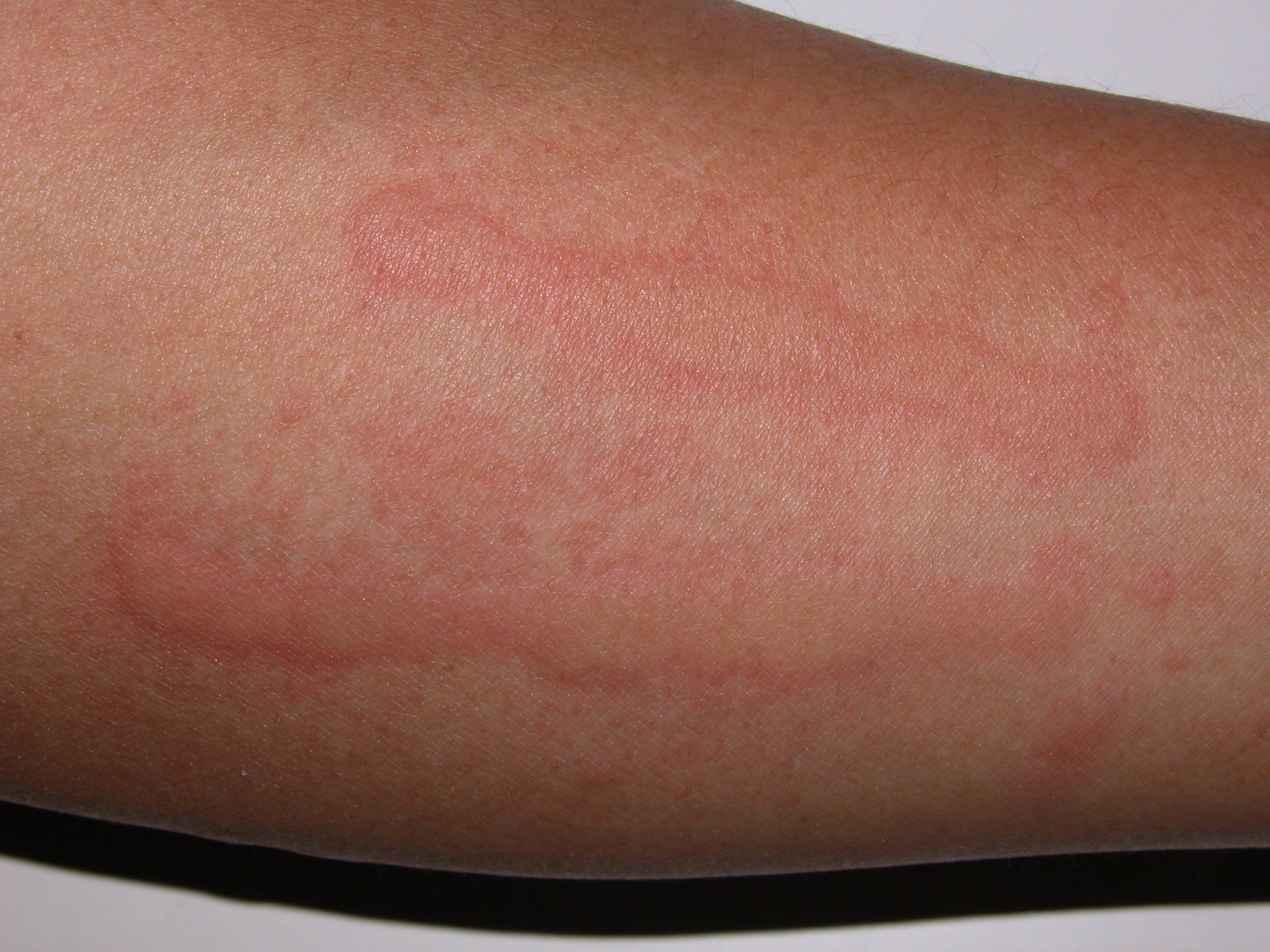
圖2:皮膚劃紋症。
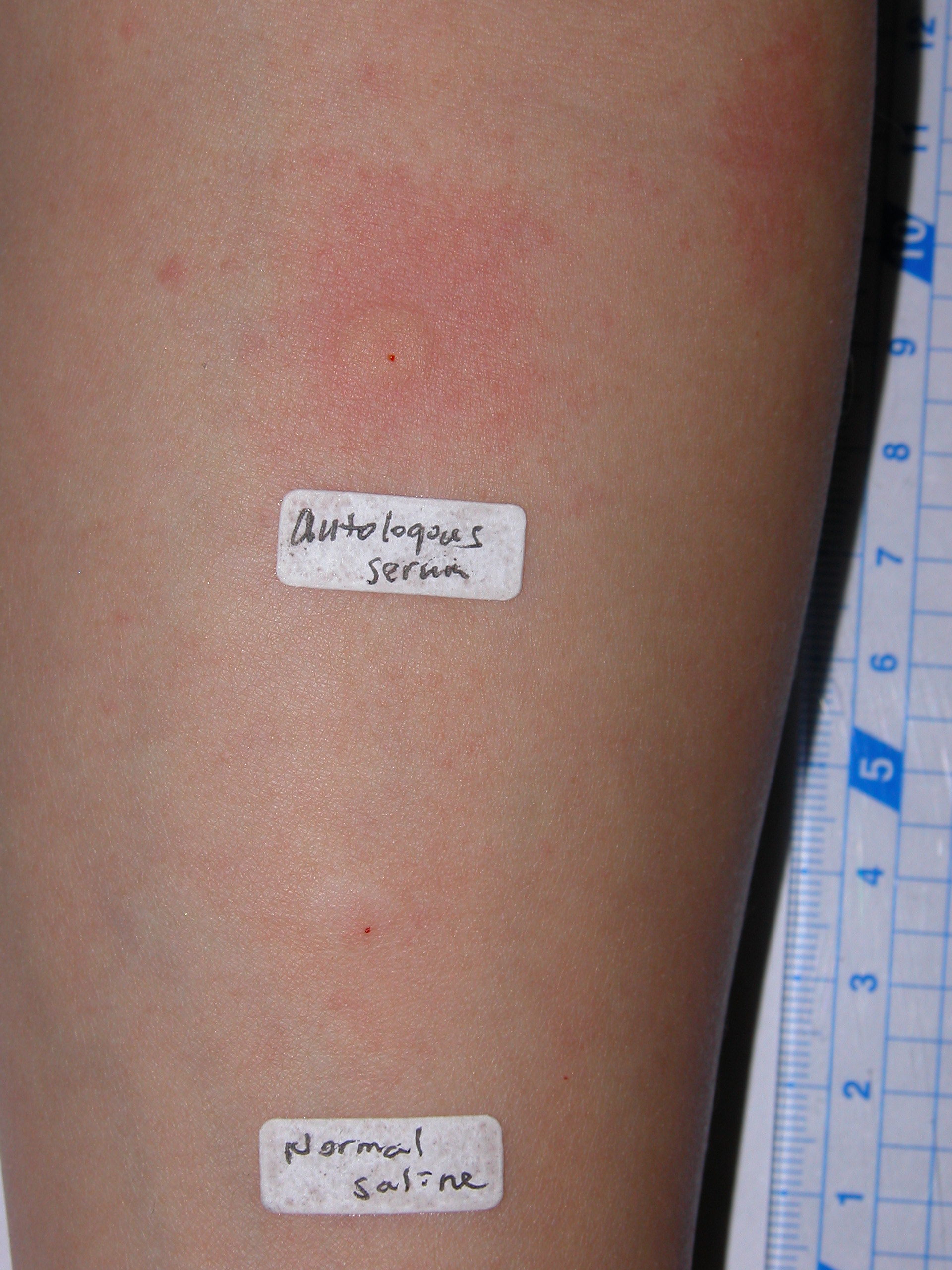
圖3: 自體血清皮膚測試,以病患自己本身的血清就能引發超過對照組 (normal saline) 直徑1.5毫米 (mm) 的膨疹。
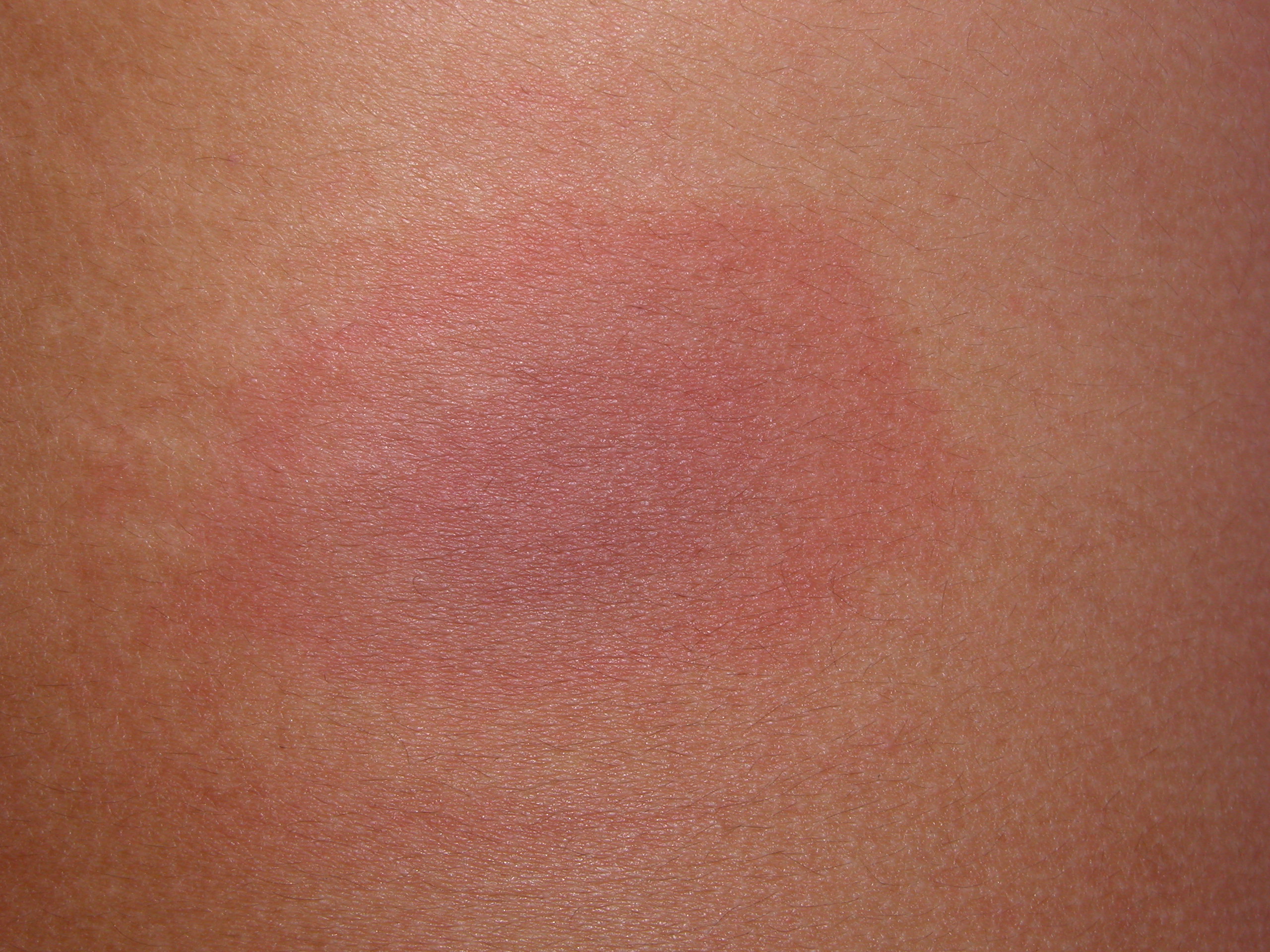
圖4: 日光性蕁麻疹,在病患背部以可見光照射5分鐘後立刻誘發膨疹。