-
子宮內膜異位症
複製連結
作者:吳明義醫師
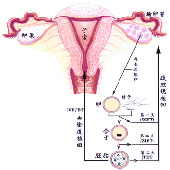
子宮內膜異位症是什麼?
子宮內膜異位症(endometriosis)是一個生殖年齡婦女常見的毛病,顧名思義,它就是〝正常〞的子宮內膜,跑到不正常的位置上,例如卵巢、腹膜、膀胱……等等。雖然它不像江河行地,日月經天那麼容易被瞭解,最近,因為關於不孕討論越來越多,也越來越多人順便提到這個名詞。它主要會造成疼痛及不孕,在美國,它是醫療花費最多的疾病之一。
這個疾病的爭議之一就是盛行率,從1 %到 53%都有人報告,例如有經痛,特別是次發性經痛,有53%是子宮內膜異位症。另外,年齡也是影響盛行率的一個重要因素,因為子宮內膜異位症的形成原因之一就是月經倒流,那麼年紀越大,倒流的時間越多越久,越有可能形成子宮內膜異位症,有資料証明從15~19歲的每100個婦女每年發生0.02人,到40~44歲的0.81人。
子宮內膜異位症診斷方法
子宮內膜異位症的診斷,常依照月經來時的疼痛,與腹腔的理學檢查來發現。其經痛厲害時,常是腹側且深層的痛,若侵犯胃腸,就會有直腸疼痛或"裡急後重",甚至發燒的情形。說來簡單,實際上,醫生有時也會延誤察覺。從症狀去篩檢,從病史去分析,從臨床資料的斷簡殘編去思考,罹患子宮內膜異位症的可能性,加上觸診及超音波的幫忙,最後可能要有腹腔鏡手術檢查,才能真正診斷。
診斷方法首先想到的是超音波,尤其是陰道超音波。由於儀器越來越進步,它幾乎可以取代既昂貴、又費時的電腦斷層或核磁共振檢查。巧克力囊腫的超音波檢查,有典型的沙粒狀內容物,並不難以看出,有時一些較小或散播型病灶,就要依賴腹腔鏡這種侵襲性檢查了,直接在目視下,詳細檢查腹腔內子宮、輸卵管、卵巢、子宮薦骨軔帶侵犯及粘連的嚴重度,並且可以用治療也可經由腹腔鏡切片來證實。在腹腔鏡的肉眼目視下,仍然有許多經驗的差別,子宮內膜異位症可以從小病灶到大囊腫,囊腫有暗棕色、黑色,甚至因為壁比較厚而呈白色或黃色,當囊腫破掉時,會有巧克力狀之液體流出,並可在腹腔到處可見粘連、灰色疤痕組織、黑色火藥粒狀,甚至泡狀,眼淚狀之囊腫,火燄狀的病灶也常見。有經驗的手術者,可以正確判斷病變位置,並且精確地處理它。
還有一種抽血檢查,CA125血液的檢查,也是一個臨床常用的方法,但是必須注意到的是CA125值的升高,常與幾種生理與病理情況有關;例如月經來臨、妊娠、腹腔發炎、內膜癌、乳癌、肝癌、肺癌…等等。其敏感性只有15% 左右,尤其一些早期的子宮內膜異位症幾乎都不升高,所以當篩檢工具,實用價值不大;但對於術前就已升高的案例,倒是可以作為追蹤的參考。對於CA125有一點要注意的,即卵巢癌與子宮內膜異位症病人都有卵巢腫瘤,CA125都會升高,就算做到特殊超音波-都卜勒血流研究,有時仍會令人很模糊,該如何處置呢?一般而言,在子宮內膜異位症的患者,CA125通常都在 100 U/mL上下,而卵巢癌患者較高,好幾百甚至上千,但如果是500 U/mL以上的巧克力囊腫病人開刀時,該怎麼辦呢?用腹腔鏡處理時,要尤其小心,仔細再仔細地翻尋,有無可疑的病灶像卵巢癌,腹水的細胞學檢查不可漏過,剝下來的子宮內膜異位的病灶,要仔細送病理化驗。
子宮內膜異位症分類
最早在1860年,子宮內膜異位已經被描述,直到1921年,Sampson醫生才提出子宮內膜異位症的分類,他把卵巢巧克力囊腫分成三種,(1)有腺體無基質,(2)有腺體有基質,與正常子宮內膜組織一樣,(3)前兩者混合。
在1997年由Nisolle提出一個概念,根本子宮內膜異位症就是有三大類疾病,一是腹膜型,二是卵巢型,三是深浸潤型。我們越來越相信這個理論,甚至同意,連他們發生的機制也不一樣。與1985年r-AFS分類比起來,後者著重懷孕率,但前者強調疾病發生的原因,更能掌握治療與效果。隨著時代進步,分類與分期,慢慢更清楚,疾病治療更有效率。
子宮內膜異位症的病因
比較有名的有1885年由von Rocklinghausen所提的胚胎來源說,1903年由Meyer所提的腹膜化生說,1927年由Sampson提出的月經逆流說,1949年由Javert所提出的血液散佈學說及1955年Levander提出的誘導說。
為什麼我們比較相信月經倒流說是子宮內膜異位症發生的主要原因?
- 月經有倒流:月經期間作腹腔鏡檢查,有90%的人腹腔內有經血(Halme J, Obs Gyn 1984;64:151)。有76%的病人,被看得到經血正在倒流(Liu DTY, Br J Obs Gyn 1986;93:859)。
- 經血細胞有活性:由子宮帽收集的經血細胞,可以在體外培養(Keettel WC, AJOG 1951; 61:440)。沖洗子宮,由腹腔得到子宮內膜細胞,可以體外培養兩個月(Mungyer G, In Vitro Cell Dev Biol 1987;23:111)。月經第二天收集到的流出的經血,注射到肚皮下的脂肪內,三到六個月後因其他原因開刀時,再切片出來,87.5% (7/8)有存活(Ridley JH, AJOG 1958;76: 783)。
- 動物實驗:把猴子的月經,經陰道再引流到腹腔中,結果50% (5/10)發生嚴重子宮內膜異位症(TeLinde RW, AJOG 1950;60:1147)。把四隻猩猩的月經裡,子宮內膜細胞,注射到後腹腔,結果全部都產生子宮內膜異位症,而且三隻維持12個月以上(D'Hooghe TM, AJOG 1995;173:125)。
- 醫療行為造成:剖腹產(Rovito P, Surgery 1986;100:118)與自然生之會陰傷口(Wittich AC, J Am Osteopath Assoc 1982;82:22)均發生子宮內膜異位症。子宮全切除後,故意把一片子宮內膜組織縫在陰道斷端,則每個月會有週期性出血(Schmid HH, Geburtshife Frauenhrilkd 1961;21:679)。
CA125與子宮內膜異位症的診斷
每個月的月經徵兆初始時測定血清中CA125的值,有助於深層子宮內膜異位症的診斷。若血液 CA125值以25 U/mL為準,診斷子宮內膜異位症的敏感度為67%、特異性為90%。因此臨床上許多人就拿CA125來當一種診斷的幫忙。
子宮內膜異位症的藥物治療
拿來治療子宮內膜異位症的藥物,主要的作用機轉都集中在改變月經週期中荷爾蒙的變化。可以利用藥物產生假性懷孕(pseudopregnancy)、假性停經(pseudomenopause)和長期無排卵(chronic anovulation)狀態。
外科治療子宮內膜異位症
既然子宮內膜異位症的病灶是局部的,是看得見的,那麼手術療法是想當然耳的一種治療方法。手術的目的有三個目標,病灶而引起之經痛現象,根除病灶,免得擴大,重建生育能力。
近年來,由於手術性腹腔鏡在技術與器材上,不斷翻新進步,已大有取代傳統開腹手術的趨勢。可以在診斷的同時,作手術清除,也可大大減少住院期間,增快病人術後恢復的速度。如果是沒有生育問題,只是痛經,可以作子宮全切除及兩側輸卵管卵巢切除,減少復發的機會,術後再給予荷爾蒙療,預防骨質疏鬆,但此一部分仍有爭議性,有人認為動情激素會增加殘餘子宮內膜異位症病灶再發的機會。
保守性手術------治療方法係根據病人的年齡、疾病的範圍、嚴重度與渴望再妊娠的意願等考量來決定。若要採取非外科療法,則一定要先證實確為子宮內膜異位症,以免將卵巢瘤誤以為典型的子宮內膜異位症而延誤了。根據統計,約有2% 疑似子宮內膜異位的切片經病理證實並非如此。在決定採手術治療時,有一個重要的觀念,子宮內膜異位症手術是一種reconstructive surgery,手術過程應儘量減少不必要組織的傷害。如果有良好的器械及手術訓練,大部份的子宮內膜異位症手術是可以經由腹腔鏡手術來完成。腹腔鏡具有減少傷口疼痛,恢復迅速及減少術後黏粘的多項優點,所以儘可能以腹腔鏡為優先考慮。同時子宮內膜異位症的患者,常有服用大量止痛劑的習慣,所以可能造成血小板凝血機能較差,開刀時應特別小心止血。對於stage III, IV的病人開刀前6-8星期的藥物治療(progestins, Danazol, GnRHa)常可使子宮內膜異位症附著處較為鬆軟及減少vascularity,而有利於手術之剝離,並減少出血。
腹腔鏡手術的方法對於表淺的病灶,可用vaporization或cauterization,對顆粒狀病灶,則用切除的。而對大的子宮內膜異位瘤可考慮resection或enucleation。若病人合併有嚴重的經痛及性交疼痛,可同時執行薦前神經切斷術(pre-sacral neurectomy)。對於後傾的子宮易與子宮直腸凹陷黏粘時,可採取子宮懸吊術(將圓韌帶縮短)。值得提醒的是,電燒的過程中須特別注意輸尿管的走向,以避免直接或間接的熱傷害。我常看到一些醫師用40 watt以上的電燒,要相當小心,一般建議在25 watt左右較安全,另外,高頻雙極電刀是比較好的,最近有出現一些三極電刀的設計,使手術更方便。
經過保守性手術療法後,一般懷孕成功率約在34-75%,而且可以縮短達到懷孕的時間,但是長時間累積,整個懷孕率,在腹腔鏡手術及開腹式手術之間,並無較大差別。對於年紀較大的病人,除了手術之外,應加上其他輔助治療,對於懷孕率有更多的幫忙。傳統開腹式手術大部份多使用在較嚴重程度的病症,沾連較厲害者。手術後,平均懷孕率約在39%~50%。
手術後復發------以保守性的手術方式治療時,仍有百分之二十五的復發率。其復發率高常是早先未完全除去的病灶,因病情進展而再度顯現出來,所以有異於保守療法,也有採用根治術的,包含切除子宮及兩側輸卵管、卵巢。然而,如此徹底的切除只實施於極嚴重的患者,且已有她所渴望的子女數時。術後若補充動情素,則有少數患者可能又須承受復發之苦。有些病人之復發,是早料想得到的,因為一開始就散播開了,如巧克力囊腫在晚上破掉,開急診刀,急診醫師又急著想睡覺,肚子沖一沖,囊腫切一切就關起肚子,沒三個月又在超音波發現了囊腫,血液CA125也高起來了,處理起來相當棘手。所以找一個好的開刀醫師是很重要的,怎麼找呢?應該由專門的人來介紹,因為報紙上的宣傳,通常一般人無法分別。也有一些復發是診斷上的疏忽,首先,你們要學習的是,常常問手術的老師,那些是子宮內膜異位症,那些不是。
其實腹腔鏡具有放大的效果,所以比起肉眼觀察更容易找出微小的病灶。子宮內膜異位症之外觀特徵變化極大,顏色以黑、棕或暗藍色較為明顯易見,而形狀從小如子彈狀(shot like)、火焰狀、纖維樣或皺縮成結節,到大如胡桃核般(hickory nut)。但這些典型的病灶通常是較晚期的表徵,而早期的病灶則呈現淺色,如清澈的小泡樣或白色瘢紋、黃棕色斑點及紅色結節等。若非仔細觀察,往往被忽略了。Fallon等學者曾出有14~59%的病灶是在外觀看似正常的腹膜中,由病理切片意外發現的。骨盆腹膜之任何部位皆可能被侵犯,而最好發的部位,如卵巢、子宮直腸凹陷、子宮薦骨韌帶,與遮蓋子宮、輸卵管、直腸、乙狀結腸或膀胱之骨盆腹膜。所以我們應以各個角度來檢查,也不可忽略了隱藏在皺褶之中的病灶。然而,我們必須強調的,光靠仔細看是不夠的!因為正常外觀之卵巢可能隱藏著皮質下的子宮內膜異位瘤;所以術前完整的超音波評估實屬重要。而深植入子宮薦骨韌帶的病灶,也不易由表面察覺;所以若合併仔細的內診則可減少遺漏。
根除性手術--------根除手術,即子宮、卵巢、輸卵管全切除,在下列情況則必須考慮。1.兩側卵巢被子宮內膜異位完全嚴重破壞,無正常卵巢組織。2.子宮內膜異位症,stage IV,且嚴重侵犯腸道、輸尿管,造成狹窄,甚或阻塞。我個人認為,因為根除性手術的情況都比較嚴重,開刀時要更加小心,傳統剖腹是我建議的。北部某醫學中心曾用腹腔鏡去開,有幾個死亡的案例,應該引以為戒,不必要太逞強。輸尿管內可事先裝會發光的Double J管,或在直腸內裝入管子,以避免手術時的無謂損傷。曾有人問道,卵巢要全拿嗎?要順便做神經切除嗎?要給怎樣的HRT?我認為要子宮、卵巢、輸卵管全切除,至於神經切除,我比較沒有經驗,不敢評估它的利與弊,但是,HRT應該給Danazol或黃體素一陣子後才給,而且不可以只給premarin only的治療,應給E+P(雌激素+黃體素)的治療,而且要continuous,不要cyclic,免得對復發有影響。
如果是保守性的手術,病人還要生育,手術本身不僅要除惡務盡(去除所有子宮內膜異位症的病灶),也要注意適當保留卵巢的功能。如何好好保留卵巢的功能呢?第一、切開巧克力瘤時的切口,儘量遠離輸卵管的繖部口,免得術後粘連。第二、去除或剝離粘連時,注意血管走向,不要犧牲了卵巢的血管供應。第三、電刀的能量儘量降低,免得溫度高,傷害了卵巢的組織。第四、剝離子宮內膜異位病灶的被膜時,要確實不要殘餘太多碎片,最後因為碎片無法清除而剪掉,剪掉卵巢1 cm2的組織,可能有好幾萬個濾泡被犧牲掉。第五、卵巢的創口儘量採縫合,如果用電燒器的高熱加以"吻合",將造成大量卵細胞的壞死。上一次(6th)全世界子宮內膜異位症大會,在魁北克舉行,會議中有一個結論,第1第2期的子宮內膜異位症,腹腔鏡的確增加了懷孕機會,第3第4期的子宮內膜異位症,不管是腹腔鏡手術或傳統剖腹探查,都不會增加,甚至會減少懷孕機會,應該直接作試管嬰兒,才是比較合理。
至於分期的手術療法(即在診斷後,給予內科療法,第二次手術時再徹底清除病灶),其效果則迭有爭論,有人認為經過藥物治療後,病灶萎縮,手術的併發症或會犧牲到的正常卵巢機會比較少,值得推廣。筆者的經驗,也同意作過藥物治療的病灶,的確在手術之中,比較不會流血,手術比較順利,但病人接受兩次手術的代價,或病人因此得到懷孕的機率,究竟有沒有增加,都是需經過更多的臨床研究才能有更好的結論。
試管嬰兒與子宮內膜異位症
子宮內膜異位症真的會引起不孕嗎?有子宮內膜異位症的人是否一定比較不容易受孕?這個看起來是想當然爾的問題,其實並沒有簡單的答案。已經有不少人認為極微度或輕度的子宮內膜異位症,對病人受孕能力沒有什麼影響;至於中度或重度的子宮內膜異位症,除了造成輸卵管粘連或卵巢粘連之外,是否也藉由其他機轉(如免疫因素、黃體功能不足等…)造成不孕,也一直莫衷一是。我們在審視過去的文獻時,更覺得眾說紛紜,這實在是一個爭論頗多的議題。一般而言,子宮內膜異位症造成不孕的可能機轉可能有下列:
- 機械因素:包括輸卵管黏連、阻塞,卵巢表面的黏連。
- 腹水因素:如對胚胎的毒性問題、巨噬細胞及前列腺等。
- 排卵或內分泌因素:藉由干擾卵泡生長、黃體功能,不排卵性黃體的形成乃至黃體生成激素及泌乳激素的異常分泌造成不孕。
- 流產率增高。
- 免疫因素。
除了機械因素之外,支持其他可能機轉的科學證據,都不夠堅強。骨盆腔內一旦有子宮內膜異位症,就會引起發炎反應,引發相當程度的粘連,而且這種粘連很緊,一旦黏到大腸或子宮後壁,你想要不弄破而把它撥開,是相當困難的。一旦粘連上輸卵管,就可能阻塞或變形扭曲,再厲害的話會造成纖維化及輸卵管腫大也有可能。卵巢也有可能因黏連而被包住,無法排卵,或固定在特殊地方,讓輸卵管抓不到。可以用腹腔鏡手術清除這些粘連有助於懷孕。有人提到如果第三或四期的子宮內膜異位症不處理的話,一年懷孕率只有7%,而經過剝離性粘連等手術後,可達48~75%之高。
子宮內膜異位病灶的癌化
卵巢癌要是厲害時(其實發現時幾乎多為stage III or IV),會有10-20%會在旁邊發現子宮內膜異位症的病灶 (Yu J, Obstet Gynecol 1991;78:533)。這些人年紀已經大了,又比一般尋常人多出這些比率的卵巢癌,因此子宮內膜異位症為不會便成癌症,從以前就一直被提出。
古早,只要子宮內膜異位症的病灶跟卵巢癌被發現在同一個卵巢內,那就跑不掉,卵巢癌一定是你引起的!冤枉啊,我跟陳進興住同一棟大樓,那麼我也是罪犯嗎?因此1958年,有個醫師稍微理智一些,說病理切片上必須有benign變成transitonal atypia的變化,到癌症組織都具備,才定讞。1992年Romanini 稱,約有 0.7%-1% 的子宮內膜異位症患者其子宮內膜異位病灶有癌化的可能。我們醫院於是把1984年到1998年15年當中,病理切片有子宮內膜異位症的案例,都篩選出來(沒有病理報告的診斷性腹腔鏡不算),共有1645個案例,依照嚴格一點的cirteria,再請病理專家看一次片子,找到10個案例是確定符合,所以約為0.61%會發展為癌症。大多數文獻指出,約0.3-1.2%的內膜異位會轉成癌症。很高嗎?NO,所以一般人問,我們總回答不會,就像本院4000多個子宮肌瘤切片裡,也只有0.2%左右是癌症,所以如果有人問起,子宮肌瘤會不會變癌症,答案也是不會。而且不必擔心,會變成癌症的子宮內膜異位症的病灶,是有跡可尋的,所以不必擔心。第一,很大的子宮內膜異位症病灶,如巧克力瘤大於12公分,第二,長得很快的瘤,第三,會自己破掉的瘤。這三項都是一些醫師懷疑有癌症變化的跡象。
子宮內膜異位症會變成哪一種癌症呢?endometrioid adenocarcinoma是想當然爾,可是有一點,可能大家想不到的,但是考試會考,clear cell carcinoma,甚至有的文獻指出,生殖系統的子宮內膜異位,出現clear cell比出現endometrioid比率還高。至於,非生殖系統,如會陰傷口,腹股溝處長子宮內膜異位,因為病例數不多,無法具體說出哪一種較多。
必須宣傳的是,荷爾蒙療法(HRT),因為許多人都以為,子宮拿掉了,不必補充黃體素,因為黃體素會造成心臟血管的不利,但是,子宮內膜異位症是一個肉眼有時都無法知道有無清除乾淨?因此,如果有殘餘組織在腹膜上,很可能長期使用女性荷爾蒙,變成endometrioid adenocarcinoma,這一點在開刀前就必須考慮清楚的。辦公室裡的一位陳醫師,就質疑這樣的看法,台大醫院發生過幾次呢?要那麼緊張嗎?如果黃體素造成副作用的代價如何呢?但是我的看法是,既然全世界醫師都同意,單一雌激素的HRT會使殘餘的子宮內膜異位症變成癌症,如果我們不管它,將來有醫療糾紛,會被認為沒有盡到責任,除非事前告知病人,讓她們自由選擇。
之前我們講過,子宮內膜異位的產生,跟局部抵抗力有關,那麼全身抵抗力會不會因此降低,而產生其他癌症?5th全世界子宮內膜異位症大會,在日本橫濱舉行,會議中有一個十分突出的報告,瑞典有一份追蹤10年,好幾萬人的報告顯示,子宮內膜癌、卵巢癌、乳癌、non-Hodgkin’s 淋巴癌會增加,約1.1-1.6倍左右,子宮頸癌會減少2-3成,其餘大腸癌,肺癌,肝癌,都沒有明顯變化。這樣的結論告訴我們什麼呢?可能這些疾病還是有相關的,只是目前我們不知道罷了。
-
卵巢過度刺激症候群
複製連結
台大婦產部生殖內分泌科 陳欽德醫師
更新日期: 2012/06/22
利用促性腺激素(hMG,FSH)去刺激排卵,可以說是20世紀治療不孕症最重要的進展之一。但是使用這些藥物不是完全沒有危險性,卵巢過度刺激症候群即是一例。台大婦產部1997統計重度OHSS發生率約5%,2008降至1%以下。何謂重度OHSS?(Table 1)
重度OHSS包括大量腹水積聚,血液過濃,腎功能衰竭,血栓形成或胸膜積水造成呼吸困難,這些患者需入院治療。
那些因素容易造成OHSS呢?
- 年紀輕(<35歲)
- 過敏體質
- 多囊性卵巢,卵泡過多(>20)
- 血清動情素過高(E2 >4000pg/mL)
- 使用Buserelin噴藥的週期
- 黃體期補充hCG(保健寧,Pregnyl)
- .懷孕,尤其多胞胎
以上為危險因子,有這些危險因子的患者,我們稱為高危險群患者。
症狀:
一般患者在胚胎植入後第2, 5, 8天會注射保健寧(hCG 1500單位)以加強黃體的功能,很多人在使用後隔天,也就是植入後第3, 6, 9天時會感到噁心、腹瀉等症候。高危險群患者尤其反應更加劇烈。重度OHSS的發生通常在胚胎植入第5至8天,極度腹脹或是呼吸困難,口渴、尿少,如果不給予輸液補充,嚴重時會造成休克。血栓形成,可能導致中風。
預防:
- 刺激過程降低或停止使用促性腺激素(hMG,FSH)一段時間(通常為2-3天)以減少對卵巢的刺激, 臨床上稱為"coasting",為目前常用的預防方法之一。完全停止使用促性腺激素藥物,即取消此治療週期是完全避免OHSS唯一的方法。
- 使用白蛋白:理論基礎在於利用白蛋白去結合那些在排卵時釋出的"活性物質",在他們未造成臨床症狀前,予以不活化。本科對於E2 >3600 pg/ml或取卵數超過20顆的高危險群患者,您的主治醫師視情況會給予4瓶白蛋白(50g) (每瓶約1500元)[體重(kg)/身高(m2)×2=白蛋白注射量(g)]
- 審慎使用保健寧:您的主治醫師將根據個別情況給予或停用胚胎植入後第2, 5, 8天的保健寧,改以增加黃體素劑量。
- 胚胎完全冷凍,留待下一週期再植入。並繼續使用Buserelin噴藥。
- 密切追蹤:有以上描述症狀應與生殖內分泌治療室保持密切聯繫。必要時回院做超音波,評估腹水或胸水的量,抽血看血液濃度是否過度濃縮。
緊急處理:
下班時間請直接至急診處,由婦產部值班醫師先行處理,值班醫師會將妳的當時狀況與妳的主治醫師討論治療方針。上班時間可聯絡生殖醫學中心,評估是否需要進一步處理。
台大生殖醫學中心 聯絡電話:23123456分機70950,709555Table 1以臨床症候及超音波對OHSS所作的分期
症狀 輕度 中度 重度 動情素升高 + + + 卵巢腫大 + + + ﹤5公分 + + + 5~12公分 - + + 腹部腫脹 - + + 噁心、想吐、腹瀉 - + + 少量腹水 - + + 大量腹水 - - + 胸部積水 - - + 血液過濃 - - + 少尿、腎功能衰竭 - + + 肝功能異常 - - + 血栓形成 - - + -
產前檢查
複製連結
 生育健康的寶寶是每位媽媽的心願,為了您與胎兒的健康,請接受定期產前檢查。
生育健康的寶寶是每位媽媽的心願,為了您與胎兒的健康,請接受定期產前檢查。.產前檢查的時間
.懷孕6-8週開始產前檢查
.懷孕28週以前,每四週一次
.懷孕29週至36週,每二週一次
.懷孕37週至40週,每週一次產前檢查的項目
- 問診:家庭疾病史、過去病史、過去孕產史、本胎不適症狀。
- 身體檢查:
體重、身高、血壓、甲狀腺、乳房、量腹長(宮底高度)、胎心音、胎位、骨盆腔檢查、胸部、腹部檢查,以及有無水腫,靜脈曲張等。 - 實驗室檢查:
血液常規:白血球、紅血球、血小板、血球容積比、血色素、平均紅血球體積(海洋性貧血篩檢)、B型肝炎檢查、血型Rh因子、梅毒、德國麻疹抗體檢驗、尿液常規、子宮項抹片細胞檢驗。 - 其他特殊的檢查:
1.唐氏症胎兒之母血篩檢:
抽孕婦血以檢測懷有唐氏症兒之機率,避免生出唐氏症兒,並可篩檢胎兒有無開放性神經管缺損。
最宜檢查時機:妊娠16-18週。
2.羊膜穿刺羊水檢查:
可避免生出唐氏症及染色體異常胎兒。
適宜檢查時機:妊娠16-18週。
凡以下孕婦應接受檢查:
.34歲或以上孕婦
.本胎有生育先天缺陷兒之可能者
.曾生育過先天缺陷兒”
.本人或配偶有遺傳疾病者
.家族中有遺傳性疾病者
.習慣性流產者
.唐氏症胎兒之母血篩檢為高危險群者。
危險性:對胎兒本身無傷害,只會稍為提高流產機率(0.5%) - 妊娠糖尿病篩檢:篩檢出妊娠糖尿病患,接受飲食控制或胰島素注射。
檢查時機:妊娠24-38週。 - 胎兒超音波檢查:可檢查胎兒是否正常及評估產科狀況。
檢查時機:妊娠20-22週一次。
妊娠32-34週一次。
持有〝孕婦健康手冊〞的好處
- 可免費接受十次產前檢查。
- 可了解產前檢查項目及次數。
- 可記錄產前檢查結果,了解媽媽及胎兒狀況。
- 可了解孕產婦保健知識。
〝孕婦健康手冊〞何處可領取?
參加全民健保者,當您確定懷孕後,可向各全民健康保險特約婦產科醫院,診所領取。
全民健康保險孕婦產前檢查給付時程,次數及價目表全民健康保險孕婦產前檢查給付時程,次數及價目表 孕期 診察次數 檢查項目 妊娠第一期
(妊娠未滿17週)二次 1.於妊娠第6週或第1次檢查須包括下列檢查項目:
(1)問診:家庭疾病史、過去疾病史、過去孕產史、本胎不適症狀。
(2)身體檢查:體重、身高、血壓、甲狀腺、乳房、骨盆腔檢查、胸部及腹部檢查。
(3)實驗室檢驗:血液常規(WBC、RBC、Pit、Hct、Hb、MCV、血型、Rh因子、VDRL、及尿液常規。
2.例行產檢。
妊娠第二期
(妊娠17週-未滿29週)二次 1.例行產檢。
2.於妊娠20-24週前後提供一次超音波檢查。
妊娠第三期
(妊娠29週以上)六次 1.例行產檢。
2.於妊娠30週前後提供B型肝炎、梅毒血清,及德國麻疹抗體等實驗室檢驗。
備註:
1.例行產檢內容包括:
(1)問診內容:本胎不適症狀如出血、腹痛、頭痛、痙攣等。
(2)身體檢查:體重、血壓、腹長(宮底高度)、胎心音、胎位、水腫、靜脈曲張。
(3)實驗室檢驗:尿蛋白、尿糖。
2.德國麻疹抗體陰性之孕婦,宜在產後注射疫苗。
妊娠期生活之注意事項
- 避免攀高,舉重或提重物。
- 除醫囑外,避免服用任何藥物。
- 鞋類穿著以舒適、行動方便為原則。
- 房事以適度為原則,有腹痛或出血時,應避免之。
- 操持家事不宜過度勞累。
- 情形許可下,可進行適度的運動。
- 衣著應寬鬆舒適,質料以吸汗為宜。
- 需充分休息與睡眠,中午宜小睡片刻。
- 儘量避免長途旅行。
妊娠期危險的徵象
出現下列危險徵象,應立即就醫- 陰道流血,無論量多或少。
- 面部及手部浮腫。
- 嚴重而連續性的頭痛。
- 視力模糊。
- 持續性或劇烈的腹痛。
- 很厲害的嘔吐,而且持久。
- 突然發冷發熱。
- 陰道突然有液體流出。
- 尿量明顯減少或小便時有疼痛灼熱感。
- 胎動明顯減少或消失。
如發現下列產兆,應速辦住院分娩
- 破水(陰道流出液體)。
- 陰道出血、見紅、及規則的陣痛(5-10分鐘一次)。
- 規則厲害的腰酸。
- 有便意感,肛門處不由自主的想用力。
-
揮別產痛,迎接新生命
複製連結
更新日期:2012/06/22
作者:黃啟祥 醫師
楔子:一個新生命的到來是喜悅的,然而陪伴著此種快樂的卻是生產前後的疼痛。不論是自然生產或是剖腹產都逃不掉此種必經之疼痛。就自然生產而言,所面對的是生產前的疼痛。剖腹產或可逃避生產前之疼痛,但手術後之傷口疼痛加上子宮收縮疼痛更會令人受不了。然而現在有許多方法,可用來解除分娩的疼痛。但必須由專業的麻醉科醫師、婦產科醫師和您共同來決定。在先進國家如美國,有九成左右之孕婦接受無痛分娩之服務。在您分娩以前,多認識這些方法是有益的;當有需要時,您也能夠很快地和醫療人員一起決定,要使用那些方法來幫忙你渡過這段時間。
自然生產之止痛:無痛分娩
首先,妳必須了解產痛的生理作用以及產痛的生理特性:
隨著產程的進行,產痛部位由背部,下腹部,鼠蹊部轉移到大腿,會陰與肛門附近。疼痛的性質:隨著產程的進行,由背酸,腹部收縮疼痛,轉變成骨盆腔的撕裂痛感與肛門的壓迫感.漸進加強的疼痛 : 隨著子宮頸口的開展而逐漸加強,胎兒頭部娩出的一剎那疼痛最為劇烈。
產痛會引起那些不良的生理反應呢?
當產痛發生時,加上焦慮與壓力,可引起腎上腺素大量分泌;子宮血流量降低及子宮收縮不好,因而延長產程。此外母親呼吸急促,二氧化碳排出太多,也會使子宮血管收縮,造成胎兒供血不足;另外由於對待產疼痛的不良反應,體力透支,常常到最後因產程過長,只好選擇剖腹生產。產痛的有效緩解可以減少產痛的不良生理反應到最低程度.所以,減輕產痛的好處是:
- 避免子宮胎盤的血流量減少,改善胎兒的氧氣供應。
- 避免子宮收縮的失調現象,增加順產的機率。
- 避免因疼痛過度而導致的不必要剖腹生產。
- 清醒合作的母親,百分之百的參與感。
至於無痛分娩的方法,從傳統的拉梅茲自我調控、針灸到吸入性氣體麻醉以及靜脈止痛藥物,各式各樣的方法都有,只是一直無法讓大多數的醫護人員普遍認同。而現行的無痛分娩多採用硬脊膜外或脊椎給藥的方式,這種方法無論在止痛效果、止痛期間(與產程的配合)或副作用的發生比率、對胎兒的影響都是十分有效而合適的。也因此為國內外絕大多數的醫護人員所認同使用。
在人的背部脊椎裏有二個地方(由一層堅韌的膜分隔的硬膜下腔和硬膜外腔),是所有傳送陣痛的感覺神經經過的地方。只要注射局部麻醉劑或其它止痛藥物到這些地方,那麼分娩的疼痛就可以大幅減輕,甚至有許多人可以完全不覺得痛。
硬膜外止痛法
麻醉醫師會在背後大約腰部的高度,插入一支注射針到適當的深度,然後藉由這支針,將一條非常精細的導管置入到硬膜外腔。一般來說,這個過程約需要10~15分鐘的時間來完成。藥物注射至硬膜外腔之後,需要大約10-15分鐘讓藥物發生作用。可採用持續注射的方式,並根據疼痛的程度不同來調整藥物的劑量,以持續維持止痛的效果。(本院大多採取持續注射的方式)。
硬膜外止痛法是唯一一種能夠在分娩時,持續有效地解除疼痛,並且能夠讓您始終保持清醒的方法。 這些藥有時候可能會讓妳的腿感到麻痺,但是對嬰兒的幾乎沒有影響。 在產科醫師的幫助之下,在分娩的第二階段時您仍然能夠使用腹部的力量來幫助胎兒的娩出。 在必要的情況下,緊急的剖腹產,也可經由這條精細的導管施行麻醉,並且在手術後同樣也能經由這條導管來提供術後疼痛的處理。 當生產過程變得較長且困難時,或者在特殊情況下,諸如早產、臀位生產、雙胞胎或初期子癇時,硬膜外止痛法更是特別的有價值。
脊椎止痛法
麻醉醫師使用一支很精細的注射針,將止痛藥物注射到硬膜下腔來達到止痛的效果,作用開始的時間大約5~10分鐘,而止痛的時間大約可以維持一至五個小時(視藥物的配方而定 )。這種方法作用快速而且確實,使用的藥物也較少,但是不能持續地給藥,也不能按照疼痛的程度來調整藥物的劑量。這種方法比較適合快接近第二產程的初產婦,或是產程較快的多產婦。
無痛分娩常見問題
Q:什麼時候才可以做無痛分娩?
A:當產程確定開始時,子宮收縮頻繁,收縮有一定的強度,即可施行無痛分娩。太早使用無痛分娩,可能會延長待產時間。Q:什麼時候不可以做無痛分娩?
A:產婦的背部有感染的現象,血液凝固的異常,血小板小於十萬單位。Q:無痛分娩會傷害嬰兒嗎?
A:施行無痛分娩,是以維護母親與胎兒的安全為最高原則。無痛分娩的藥物濃度遠低於一般半身麻醉的劑量,經由胎盤吸收的藥物量微乎其微,對於胎兒並無不良影響。Q:無痛分娩會傷害脊椎神經嗎?
A:適當的評估和由具有專業麻醉技術操作的麻醉專科醫師操作,可減少神經性損害的發生機率。Q:無痛分娩會延長生產時間嗎?
A:過去在無痛分娩使用的局部麻醉藥,濃度較高,確實會延長產程;近年來的產科麻醉研究均使用極低濃度的麻醉藥物,發現產程因受到無痛分娩的影響而延長的機率,已經大幅降低。Q:無痛分娩真的完全不痛嗎?
A:疼痛是個人主觀的感受,因人而異;止痛藥物的給予則可以精確定量。而無痛分娩並不是要做到完全不痛,完全不痛便不會知道如何配合用力。所以目的是減痛而非無痛。保留輕微的子宮收縮感覺,去除難以忍受之產痛才是最好的無痛分娩方法。Q:是不是做了無痛分娩後,一定可以自然生產,而不會剖腹生產?
A:無痛分娩的主要作用是減輕自然生產的疼痛,和減少產痛的不良生理反應,無痛分娩可以降低剖腹生產的機率,但不可能完全避免。胎兒臍帶的壓迫、胎兒心跳的窘迫異常、產婦的產前異常出血等緊急狀況,都是需要緊急剖腹生產的。
剖腹生產後的止痛方法
剖腹生產後之麻醉方法和術後止痛方法是息息相關的。若是使用全身麻醉,則較常用有效的方法是用病患自控式止痛。產婦使用組合微電腦處理機的精密輸液電動幫浦,精確地輸送麻醉性止痛劑至體內。機器有一控制鈕,當產婦感到疼痛突發時,可立即壓一次按鈕,即有一定量的止痛劑輸入病人體內,可在最短的時間之內達到止痛之效果。若使用脊椎麻醉則可在麻醉當時便將止痛藥物注入,而可維持約一天之止痛;或是使用病患自控式止痛。硬膜外麻醉與無痛分娩所執行的硬腦膜外止痛,有相同的注意事項及作用方式,只是使用之藥物有所不同。而繼續使用硬膜外麻醉後留置之導管作術後止痛可以達到非常好之止痛效果。
產痛的適當緩解、意識保持清醒的母親、對生產過程的全程參與感、及愉悅的待產,提供了一個順利生產的先決條件;現在的麻醉止痛專科技術,可以提供每位待產的母親一個安全舒適、沒有壓力的優良待產環境。而在已知的或突發安排的剖腹生產中,產科麻醉更是不可少的一環。麻醉醫師與麻醉護理人員專業的服務,不但可提供安全麻醉的保障,而良好的術後止痛也能使您的生產過程更有品質。希望藉由麻醉專科醫師的服務能使產婦揮別產痛,喜悅的迎向新生的小生命。
-
根除性子宮頸切除術
複製連結
許博欽醫師
台大婦產部
更新日期:2012/06/22傳統上,侵犯性子宮頸癌都採用根除性療法-子宮根除術或放射治療。而這兩種治療方法都會使病人喪失生育能力。而現今的手術趨勢,除了要治癒病患外,還要考慮到美觀、病人的自尊及身體意象(body image),因此漸漸發展出其他的治療方法來取代根除性療法。據統計,約有10-15%的子宮頸癌是在生育年齡被診斷出來,而現代人晚婚晚生育的趨勢,造成越來越多的病人,在還沒生育小孩之前就被診斷有子宮頸癌。就子宮頸癌而言,子宮頸錐狀切除術只能施行在顯微侵犯的癌症(microinvasive, 臨床分期 Ia1)。以往對於侵犯深度超過3mm的子宮頸癌,就需要施行子宮頸癌根除手術或放射治療。子宮頸根除術併骨盆腔淋巴結清除術,是根據陰道式子宮根除術改良而來,但是保留子宮本體。這項手術的出現,為得到早期子宮頸癌又想保留生育能力的病人露出一線曙光。
然而,並不是每一個子宮頸癌的病人都適合接受這一項手術。病人必須符合下列幾項條件才能接子宮頸根除術:
- 臨床分期在IA2到IB;
- 腫瘤病灶小於2公分、侷限在子宮頸表面上;
- 沒有淋巴結轉移;
- 組織學上屬於低惡性度;
- 經過陰道鏡的評估,沒有子宮頸內膜的侵犯。
而比較各文獻所統計子宮頸根除術與傳統子宮根除術的各項數據,可以發現子宮頸根除術之手術復發率與傳統接受子宮根除術沒有差異。
子宮頸根除術最大的好處是可以留下子宮本體,而保留生育能力。統計文獻所發表過的案例,有36名接受手術的病人達成49次懷孕,共生下26名小孩。而且大部分的婦女都是自然懷孕,不必藉由人工生殖科技的幫助。一般建議在手術後等6個月再開始嘗試受孕。因為子宮頸根除術後子宮頸閉鎖不全的機會較高,因此手術中會施行子宮頸環紮術預防子宮頸閉鎖不全。
現在,台大醫院目前已成功在早期子宮頸癌的病人,施行選擇性子宮頸根除術併骨盆腔淋巴結清除術,以保留生育能力。只要癌症沒有太深的侵犯,其預後與復發率與傳統的子宮根除術相比並沒有差別,而且手術後的結果也有不錯的成績。
-
卵巢瘤的處理
複製連結
嚴孟祿醫師
台大婦產部
更新日期:2012/06/22卵巢瘤的處理
- 卵巢腫瘤有很多種
HSG demo figure雖然卵巢癌是一種預後(治療成績)很差的疾病。但是並非卵巢長瘤就是卵巢癌。根據文獻報告,惡性卵巢腫瘤(卵巢癌)約只佔所有卵巢腫瘤不到一成。也就是說大部分的卵巢腫瘤是良性的。
卵巢腫瘤有很多種,除了惡性的卵巢癌外,常見的良性卵巢腫瘤還包括有濾泡囊腫(follicular cyst)、皮樣囊腫(dermoid cyst-為畸胎瘤的一種)、巧克力囊腫(chocolate cyst)、漿液腺瘤(serous cystadenoma)、黏液腺瘤(mucinous cystadenoma)等。 - 當懷疑有卵巢腫瘤時
如果臨床上有症狀,或內診時懷疑有卵巢腫瘤時,一定要確定腫瘤的有無及有沒有惡性的可能,這主要就要靠超音波的檢查了。一個完整的超音波檢查,除了能告訴我們卵巢腫瘤的大小、位置、形狀外,最重要的是它能夠透露一些腫瘤的特性。
當然,有時候仍然會有一些超音波檢查沒有把握,或者是需要進一步證實的狀況,這時所謂的「腫瘤標幟」(tumor marker)有時會有幫忙。也就是說,有一些卵巢腫瘤,它會分泌特定的抗原到病人的血液循環中。我們可以抽病人的血,如果能夠偵測到這些抗原的存在,就可以知道是屬於哪一種卵巢腫瘤。遺憾的是,同樣的腫瘤,有的會分泌,而有的腫瘤不會分泌腫瘤標幟。
如果真的沒辦法確定卵巢腫瘤的特性,可以考慮一、兩個月後再做一次超音波檢查,看腫瘤有無長大變化再來決定。 - 卵巢腫瘤如何處理
近幾年來,電視雷射腹腔鏡手術的發展使卵巢腫瘤的處理更為進步。即經由腹部二、三個零點五公分的傷口,即可將良性的卵巢腫瘤切除,不但傷口大幅減小,而且可減少病患的出血、疼痛,甚至縮短住院日期,手術隔天即可出院。對卵巢腫瘤病患將是一大幅音。然而,在某些狀況下,傳統的剖腹處理仍是必要的。
子宮內膜異位症
- 什麼是子宮內膜異位症
子宮內膜異位症(Endometriosis),簡單地說是子宮腔的內膜「搬家」,它是婦女經痛與不孕症的主要原因之一。
子宮內膜異位症的成因,目前有二種學說較為大家所接受。一是帶有脫落子宮內膜細胞的經血,在不正常的情況下發生逆流,經由輸卵管而進入骨盆腔「定居生長」。另一學說則認為是,由於卵巢分泌的女性荷爾蒙與黃體素的週期性刺激,使骨盆腔中少數的尚具有分化能力的原始細胞,變化成內膜細胞。
目前台灣地區罹患子宮內膜異位症的婦女愈來愈多,這種現象可能與社會文明的進展有關。在以前農業社會,婦女們由於早婚、生育次數多,再加上產後哺乳的時間長,一生中月經的次數相對地較少。反觀現代的婦女因營養條件好,月經來潮較早,且又晚婚,生育次數少,再加上多以奶粉哺育嬰兒,因此一生中月經來的次數相對就較多,所以內膜組織「異位」生長的機會也就提高了。 - 子宮內膜異位症的症狀
子宮內膜異位症的典型症狀是經痛,月經不順與不孕。
子宮內膜異位症一般最容易發生在卵巢。由於這些異位的子宮內膜,仍然會受卵巢分泌的荷爾蒙所影響,因此當月經來潮時,這些異位的內膜組織也會和子宮內的內膜組織一樣,出現剝落出血的現象。這種出血的現象,在骨盆腔內會造成局部的刺激發炎,久而久之,被波及的組織就會產生纖維化黏連的現象。月經來時子宮要收縮排出經血,因有黏連有時就會引起月經不順、疼痛。而如果輸卵管有黏連阻塞,就有可能造成不孕。
當出血積聚在卵巢形成血腫塊的囊腫時,由於這些囊腫裏面的經血久了會變得較暗色而黏稠,而酷似溶解的巧克力,故又俗稱為「巧克力囊腫」。
然而仍有很多患子宮內膜異位症的婦女,在臨床上並沒有明顯的狀狀。一般經由病史、內診的發現及超音波的檢查,即可對子宮內膜異位症做初步的診斷。當然有時在較小的子宮內膜異位症病變時,超音波檢查不一定可以偵測到這麼小的病變,因此必要時可考慮安排腹腔鏡檢查。即在麻醉下直接由肚臍切開一個一公分長的小傷口,伸入腹腔鏡直接去觀察腹腔的病變,而做到最確切的診斷。 - 治療與預防
對於有的病患,可以給予一種口服藥Danazol,它的效果更好,可以使異位的內膜組織縮小壞死。不過這同時也會造成月經暫時不來或只來少量月經。有時候,病人也會有輕微體重增加,上唇長些稀少鬍毛的藥物副作用。還好的是,在治療完成停藥後,這些副作用都會消失。
然而如果已經形成相當大小的巧克力囊腫,此時藥物治療往往無效,因此應該要斷然地接受婦科手術,將異位的內膜組織切除,以免病情繼續進展,破壞更多的正常組織,而影響日後的生殖機能或造成無法回復的黏連。手術後,通常還要服用六個月的Danazol,以求徹底地根治。
一般來說,子宮內膜異位症經手術治療後,仍有相當高的比例可以懷孕成功,故對尚未生育的婦女應該要積極地治療。
腹腔鏡手術簡介
- 電視腹腔鏡的原理
腹腔鏡的問世,距今已有幾十年的歷史。它的原理簡單地說,跟胃鏡、直腸鏡一樣,都是屬於內視鏡的一種。腹腔鏡的檢查,是在病人的肚臍上切開一個長約一公分的小傷口,伸入一支管狀的腹腔鏡,其前端帶有光源以便照亮腹腔。然後以管窺「肚」地去詳細檢查骨盆腔的子宮,卵巢等各個器官。
而且如果在腹部上,另外再切開二至三個零點五公分大小的小傷口,伸入如筷子狀特製的電刀、鑷子,那麼就可以在不用剖腹打開肚子的情形下,為病人施行卵巢或子宮的腫瘤切除手術。
一九八九年,Dr. Reich首次報告利用電視系統的腹腔鏡手術,為病人施行全子宮切除,更是引起醫界的重視。 - 電視腹腔鏡手術的優缺點
與傳統的婦科開腹手術比起來,電視腹腔鏡手術有如下的優點:
(1)傷口小、術後疼痛少、傷口美觀
(2)失血量較少
(3)縮短住院天數
(4)術後較早恢復工作能力
然而電視腹腔鏡手術也不是完全沒有缺點,它主要的缺點有下列幾點:
(1)手術時間較長:先天上操作的速度有限制,因此手術所需的時間會比直接開腹者久。
(2)須有完善的儀器與熟練的醫師
(3)並非適用於所有病例--如果腫瘤太大,遮到或妨礙腹腔鏡的視野,或者有較厲害的粘連,則較不適合施行腹腔鏡手術。
腹腔鏡手術切除下來的卵巢囊腫或摘除的子宮肌瘤等手術標本,一般在腹腔內是再經過切碎後,從肚臍一公分的小傷口取出。如果是施行全子宮切除的話,切除下來的子宮則是由陰道取出,再將陰道頂端縫合。 - 結語
由於科技的進步,使醫學在診療上也有長足的進展。超音波檢查改變了整個臨床診斷的情形,就是很好的例證。同樣地電視腹腔鏡手術的發展,相信也必能給病患們帶來更好的醫療服務。不過任何檢查或治療方式都有它的極限,謹慎小心地使用,才能避免併發症而使它的功用充分發揮出來。
- 卵巢腫瘤有很多種
